Chargement de l'article...
Quand le cancer joue à Age of Empire [*]
Écriture : Aurélien Schwob
Relecture scientifique : Eléonore Pérès
Relecture de forme : Arthur Michaut et Pauline Colinet
Temps de lecture : environ 10 minutes.
Thématiques : Immunologie et Oncologie (Biologie)
Publication originale : Lepique A.P., et al., HPV16 Tumor Associated Macrophages Suppress Antitumor T Cell Responses. Clinical Cancer Research, 2009. DOI : 10.1158/1078-0432.CCR-09-0489

Dans leur article paru en 2009, des chercheurs de l’université de São Paulo ont montré que les tumeurs causées par des protéines d’un papillomavirus avaient la capacité d’empêcher le système immunitaire de lutter efficacement contre la tumeur. En effet, à l’image des prêtres du jeu vidéo Age of Empire, certaines tumeurs sont capables de convertir les cellules immunitaires et de les transformer en traîtresses capables de saboter les efforts du système immunitaire ! Ces résultats constituent une étape de plus dans la compréhension des mécanismes par lesquels les cellules cancéreuses échappent à la surveillance de notre système immunitaire.
Les cancers provoqués par des virus : une loterie vicieuse ?
La quasi-intégralité des cas de cancer du col de l’utérus (99,7 %) est due à une infection causée par l’un des papillomavirus humains (aussi appelés HPV, pour Human PapillomaVirus). Le virus impliqué dans le plus grand nombre de ces cancers est la souche appelée HPV16, impliquée dans 50 % des cancers du col de l’utérus. Mais si cette famille du virus est commune, et est d’ailleurs à l’origine des verrues bénignes qui peuvent apparaître sur notre corps, le basculement de cette infection vers le cancer ne concerne que 5 % des infections. Ce faible taux d’apparition de la maladie parmi les personnes infectées est un phénomène commun à tous les cancers provoqués par des virus (les oncovirus). Mais comment expliquer ce faible pourcentage ? Et quels sont les facteurs qui vont désigner les malchanceux qui se trouvent dans ces 5 % ?
Cette question agite depuis des décennies les différentes communautés scientifiques qui travaillent sur les 7 oncovirus connus pour infecter les humains. Parmi les nombreux facteurs qui vont faire qu’une cellule infectée par un oncovirus va devenir cancéreuse, nous allons aujourd’hui parler de sa capacité à échapper au système immunitaire, phénomène que l’on nomme l’évasion immunitaire. En effet, les infections oncovirales vont provoquer, comme toute infection, une réponse de la part du système immunitaire de l’hôte infecté. Un processus complexe est alors mis en place, aboutissant au bout de plusieurs jours à la formation de cellules particulières, les lymphocytes. Parmi ces lymphocytes, on trouve principalement deux acteurs : les lymphocytes T4, qui jouent le rôle de chef d’orchestre de la réponse immunitaire, et les lymphocytes T8, des tueurs professionnels capables de détruire spécifiquement à la fois les cellules infectées par le virus, mais aussi les tumeurs formées par ces cellules. Dans les grandes lignes, les lymphocytes T4 activent et stimulent les lymphocytes T8, qui vont ensuite débusquer le virus et détruire les cellules dans lesquelles il se reproduit.
Échapper au système immunitaire : la clef du développement des tumeurs provoquées par certains virus
Le système immunitaire contrôle ainsi le développement tumoral en détruisant les cellules avant qu’elles ne basculent définitivement dans le cancer, avec une certaine efficacité. Mais il reste cependant possible de le contourner. En effet, dans de nombreux cas d’infection par des oncovirus, on observe des mécanismes par lesquels le virus va échapper à l’action des lymphocytes. De la même manière, les cellules cancéreuses filles des cellules infectées par le virus vont également échapper à l’action du système immunitaire. Ainsi, les mécanismes immunitaires anti-viraux et anti-cancer vont être ralentis, ce qui va permettre à la tumeur de se développer.
Parmi les chercheurs ayant apporté des contributions à ce domaine, une équipe de l’université de São Paulo s’est intéressée en 2009 aux mécanismes complexes permettant à des cellules tumorales causées par l’infection par le papillomavirus d’échapper au système immunitaire. Pour cela, ils ont eu l’idée d’injecter à des souris de laboratoire — modèle classique de cette pathologie — des cellules de souris devenues cancéreuses. Cette expérience se justifie par le fait que le virus et les cellules tumorales sont capables d’échapper au système immunitaire par des moyens qui peuvent être différents et il peut être difficile de distinguer les actions du virus lui-même de celles des cellules cancéreuses. Ainsi, l’injection de cellules tumorales permet aux chercheurs de ne s’intéresser qu’aux mécanismes qui concernent la tumeur, en excluant ceux dus au virus.
Des macrophages censés lutter contre la tumeur bien peu actifs…
En observant ces tumeurs, ils ont constaté qu’elles avaient été envahies par de nombreuses cellules immunitaires de souris. Mais à leur grande surprise, on ne trouve presque aucun lymphocyte parmi ces cellules, alors qu’elles auraient normalement dû être attaquées par des hordes de lymphocytes T8 tueurs. Au lieu de ça, ils ont identifié de nombreux macrophages, un autre type de cellules immunitaires, capables normalement d’ingérer puis de digérer les microorganismes pathogènes. Grâce à différentes analyses, les chercheurs ont démontré que les tumeurs provoquées par le papillomavirus étudié ne contiennent ni lymphocytes T8 tueurs, ni macrophages agressifs, mais uniquement des macrophages peu actifs. De plus, ils ont constaté que ces macrophages peu actifs produisent des signaux provoquant le ralentissement de la réponse immunitaire dans l’environnement de la tumeur.
Ces macrophages, appelés Macrophages Associés aux Tumeurs (MAT) ont donc été convertis par la tumeur, et ils lui procurent un champ de protection immunitaire local. On retrouve donc ici la même stratégie que celle du prêtre dans le jeu Age of Empire : nul besoin de troupes de soldats quand on peut convertir ses ennemis et les rallier à sa cause !
À ce stade, l’équipe de recherche avait donc observé que les cellules cancéreuses provoquées par le papillomavirus sont capables de convertir les cellules immunitaires. À l’inverse des cellules initiales qui vont participer à la lutte contre la tumeur, les cellules converties par le papillomavirus vont au contraire ralentir la réponse immunitaire. Ces événements se produisent dans l’environnement immédiat de la tumeur, ce qui la rend insensible aux assauts du système immunitaire.
Un ralentissement du système immunitaire qui ne se limite pas à l’environnement immédiat de la tumeur
Cette perturbation du système immunitaire concerne-t-elle uniquement l’environnement proche de la tumeur ? Pour répondre à cette question, les chercheurs ont alors étudié les organes de la souris, et notamment la rate. Pourquoi la rate ? Cet organe possède chez les souris une fonction immunitaire très importante, en jouant le rôle de base arrière et de camp d’entraînement pour les lymphocytes. Or, il s’avère que la rate subit également des changements chez les souris à qui les chercheurs ont injecté des cellules tumorales causées par le papillomavirus ! En effet, les rates de ces souris sont envahies par des MAT, à l’inverse des rates des souris témoin.
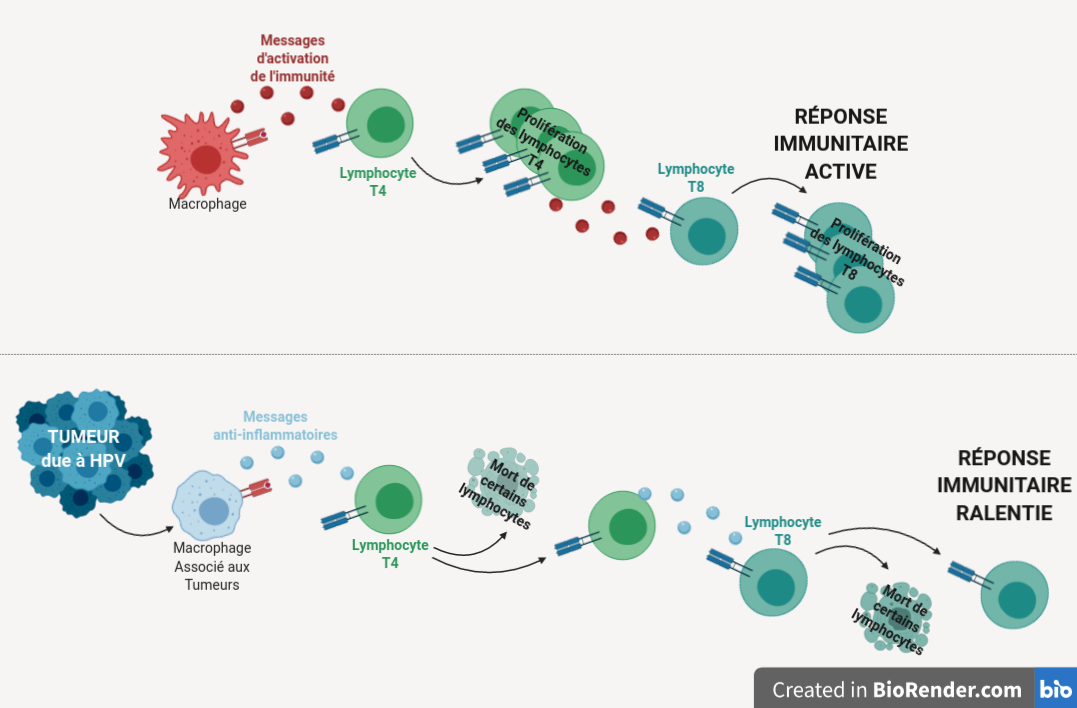
Quel est l’effet des MAT qui envahissent la rate ? Lorsque des cellules de rate de souris saines sont mises en contact avec les lymphocytes T4 chefs d’orchestre dans des conditions d’expériences in vitro, ces derniers vont être activés. Ce faisant, ils vont produire des messages d’alerte et se mettre à proliférer fortement, comme indiqué par la Figure 1. Mais lorsque l’on réalise la même expérience avec des MAT, on observe au contraire une absence d’activation des lymphocytes T4, qui ne produisent aucun signal d’alerte et ne prolifèrent pas. Le même résultat se produit lorsqu’on met des lymphocytes T4 au contact de cellules provenant de la rate des souris possédant des tumeurs. Pire encore, ces lymphocytes T4 vont produire des messages anti-inflammatoires : les lymphocytes T8 vont ralentir et être moins efficaces. Certains lymphocytes T4 et T8 vont aussi tout simplement mourir.
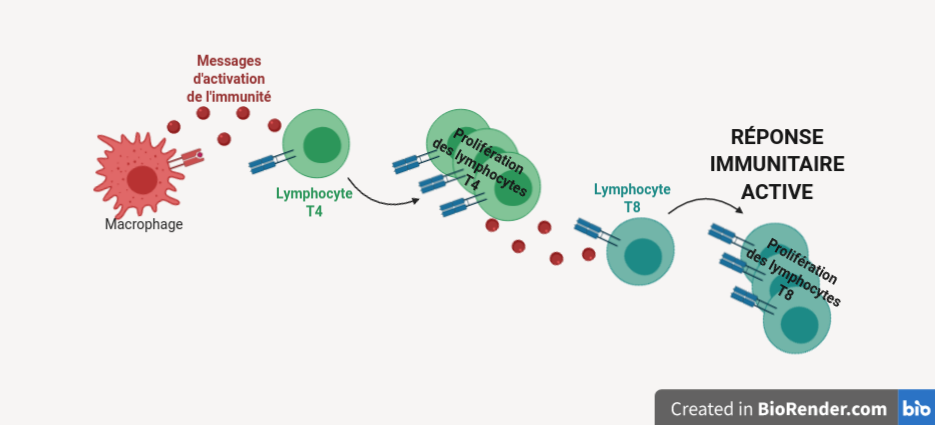
On constate donc que, non contentes de convertir des macrophages pour les transformer en gardes du corps dans leur environnement proche, les tumeurs dues à l’infection par le papillomavirus provoquent aussi chez la souris une invasion de la rate par des MAT. Ces derniers sont capables de contrer l’activation des cellules immunitaires, voire même tout bonnement d’en tuer un certain nombre. Incapable d’agir efficacement au niveau de la tumeur et de mobiliser ses troupes dans ses bases arrières et ses camps d’entraînement, le système immunitaire se retrouve impuissant face aux cellules cancéreuses.
Réveiller le système immunitaire pour ralentir le développement de la tumeur
Est-il possible d’inverser le processus et de réveiller le système immunitaire ? Pour tester cette hypothèse, les chercheurs ont alors mis en pratique une idée qui peut paraître étrange de prime abord : se débarrasser de certaines cellules immunitaires pour booster la réponse immunitaire globale, à l’image d’un général qui condamnerait à mort la garnison traîtresse de son armée ! Pour cela, l’équipe de recherche a utilisé une molécule qui détruit spécifiquement les macrophages de l’intérieur. Lorsque les souris sont traitées avec cette molécule avant et après l’injection des cellules tumorales, on observe une forte diminution des MAT présents au niveau de la tumeur. On constate également la présence de macrophages normaux au niveau de la rate ainsi qu’une augmentation des lymphocytes T4 chefs d’orchestre et T8 tueurs. À l’échelle de l’organisme et sur le temps long, la croissance de la tumeur est très fortement ralentie chez les souris traitées avec cette molécule en comparaison de souris recevant un placebo.
Ce dernier traitement prouve que ces macrophages, convertis par les cellules tumorales en gardes du corps, ont un rôle primordial dans l’évasion immunitaire de la tumeur. Ces travaux sont à remettre en perspective en prenant en compte le modèle animal utilisé, la souris, qui ne peut rendre un compte fidèle du fonctionnement du système immunitaire humain, et demandent donc, comme toute étude, des confirmations. Ils s’insèrent toutefois dans un contexte déjà bien documenté par d’autres équipes sur l’existence et la fonction des MAT.
Ainsi, en plus de confirmer l’importance de ces MAT, les travaux de ces chercheurs de São Paulo ouvrent des pistes intéressantes sur la manipulation du système immunitaire des patients dans le cadre de thérapies anti-cancers, comme des vaccins thérapeutiques. Il est notamment intéressant de noter que le traitement proposé ne détruit pas uniquement les MAT, mais également les autres macrophages dont le rôle immunitaire est important pour le bon fonctionnement physiologique. Cela illustre un cas de figure fréquent lorsqu’il s’agit d’intervenir sur le système immunitaire des patients, où il est difficile d’anticiper l’équilibre avantages / inconvénients de la manipulation. Il est donc nécessaire de multiplier les expérimentations dans des systèmes et modèles de plus en plus proches des patients humains réels afin de savoir si cette thérapie pourra être appliquée un jour.
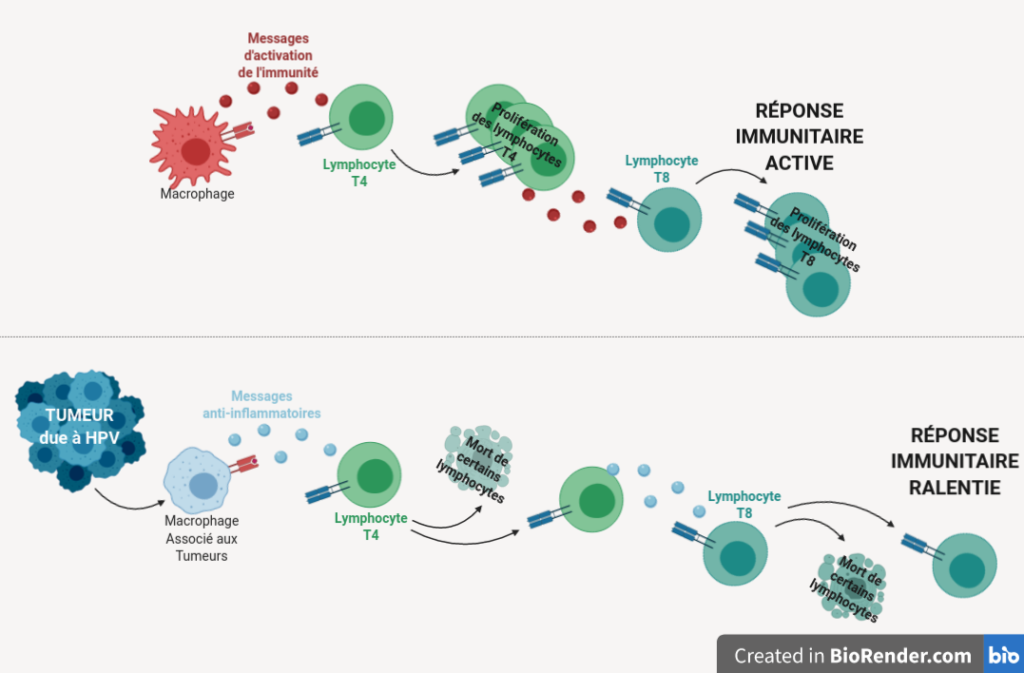
Bilan. Conversion des macrophages par les tumeurs dues au papillomavirus et effet sur la réponse immunitaire. En haut, le fonctionnement normal de la réponse immunitaire anti-tumorale. En bas, les modifications de cette réponse provoquées par la présence d’une tumeur due à l’infection par le papillomavirus. Les flèches désignent des transformations de cellules sous l’effet des messages qu’elles reçoivent. Les tumeurs provoquées par le papillomavirus HPV16 ont la capacité de convertir les macrophages de leur environnement proche, transformant des macrophages actifs producteurs de messages d’activation du système immunitaire en macrophages inactifs et libérant des messages de ralentissement de la réponse. Ces messages vont ralentir, voire même détruire, certains lymphocytes en théorie indispensables au contrôle de la croissance tumorale par le système immunitaire.
[*] Dans le jeu de stratégie Age of Empire, « Wololo » est le cri poussé par les prêtres, unités ayant la capacité de convertir une unité adverse pour la faire sienne. Ce cri a été depuis largement repris dans la culture populaire.
Quand le cancer joue à Age of Empire [*]
Écriture : Aurélien Schwob
Relecture scientifique : Eléonore Pérès
Relecture de forme : Arthur Michaut
Temps de lecture : environ 13 minutes.
Thématiques : Immunologie et Oncologie (Biologie)
Publication originale : Lepique A.P., et al., HPV16 Tumor Associated Macrophages Suppress Antitumor T Cell Responses. Clinical Cancer Research, 2009. DOI : 10.1158/1078-0432.CCR-09-0489

Dans leur article paru en 2009, des chercheurs de l’université de São Paulo ont montré que les tumeurs causées par des protéines d’un papillomavirus avaient la capacité d’empêcher le système immunitaire de lutter efficacement contre la tumeur. En effet, à l’image des prêtres du jeu vidéo Age of Empire, les tumeurs sont capables de convertir les cellules immunitaires, les transformant en traîtresses capables de saboter les efforts du système immunitaire ! Ces résultats constituent une étape de plus dans la compréhension des mécanismes par lesquels les cellules cancéreuses échappent à la surveillance de notre système immunitaire.
Les cancers provoqués par des virus : une loterie vicieuse ?
La quasi-intégralité des cas de cancer du col de l’utérus (99,7 %) sont causés par une infection par l’un des papillomavirus humains (aussi appelé HPV, pour Human PapillomaVirus). Le virus impliqué dans le plus grand nombre de ces cancers est la souche appelée HPV16, impliquée dans 50 % des cancers du col de l’utérus. Mais, si cette famille virale est commune et d’ailleurs à l’origine des verrues bénignes qui peuvent apparaître sur notre corps, le basculement de cette infection vers le cancer ne concerne que 5 % des cas. Ce faible taux d’apparition de la maladie parmi les personnes infectées est un phénomène commun à tous les cancers provoqués par des virus (les oncovirus). Mais comment expliquer ce faible pourcentage ? Et quels sont les facteurs qui vont désigner les malchanceux qui se trouvent dans ces 5 % ?
Cette question agite les différentes communautés scientifiques qui travaillent sur les 7 oncovirus connus chez l’espèce humaine depuis des décennies. Parmi les nombreux facteurs qui vont faire qu’une cellule infectée par un oncovirus va devenir cancéreuse, nous allons aujourd’hui parler du phénomène d’évasion immunitaire. En effet, les infections oncovirales vont provoquer, comme toute infection, une réponse de la part du système immunitaire de l’hôte infecté. Par un processus complexe, une première famille de cellules immunitaires va détecter la présence d’un danger de manière non spécifique. C’est l’immunité innée. Elle se met en place rapidement et de manière stéréotypée, basée principalement sur des cellules de la lignée dite myéloïde (comprenant notamment les macrophages et les cellules dendritiques). Parmi ces cellules, les macrophages ont un rôle particulièrement important dans la destruction des pathogènes car ils sont capables de les phagocyter (ingérer et digérer) et de produire diverses substances provoquant la mort des cellules (comme de l’oxyde nitrique). Ils produisent aussi des cytokines (des molécules solubles permettant la communication entre cellules) inflammatoires capables de booster l’action des lymphocytes.
Cette immunité innée est à l’origine de la mise en place d’une seconde réponse, cette fois-ci spécifique et adaptée au pathogène rencontré. C’est l’immunité adaptative. Elle est plus lente mais plus efficace et possède une mémoire. Elle est basée principalement sur des cellules de la lignée dite lymphoïde :
- les lymphocytes T4 qui coordonnent la réponse adaptative ;
- les lymphocytes T8 qui sont capables de détruire les cellules infectées et tumorales ;
- les lymphocytes B qui produisent les anticorps.
L’immunité innée est fondamentale car elle permet l’activation de la réponse adaptative et contribue au maintien de son activation au cours de la réponse immunitaire. Cette activation passe principalement par la production de cytokines par les macrophages.
Échapper au système immunitaire : la clef du développement des tumeurs provoquées par des virus
Le système immunitaire contrôle ainsi le développement tumoral en détruisant les cellules avant qu’elles ne basculent définitivement dans le cancer, avec une certaine efficacité. Mais il reste cependant possible de le contourner. En effet, dans de nombreux cas d’infection par un oncovirus, on observe des mécanismes par lesquels le virus va échapper au système immunitaire et ce, de différentes manières. Ce phénomène permet alors aux cellules infectées par le virus, mais également au cancer qui en découle, d’échapper à l’action du système immunitaire. Ainsi, les mécanismes immunitaires anti-viraux et anti-cancer vont être ralentis, ce qui permet à la tumeur de se développer. Chez le virus HPV16, deux protéines appelées E6 et E7 jouent un rôle majeur à la fois dans l’apparition du cancer et dans ce processus d’évasion immunitaire. Ce sont des cibles de choix pour le développement de certains traitements comme des vaccins thérapeutiques anti-cancer.
Parmi les chercheurs ayant apporté des contributions à ce domaine, une équipe de l’université de São Paulo s’est intéressée en 2009 aux mécanismes complexes permettant à des cellules tumorales causées par HPV16 d’échapper au système immunitaire. Pour cela, ils ont utilisé une lignée de cellules cancéreuses issues de souris et cultivée en laboratoire, qui exprime les protéines E6 et E7 particulièrement impliquées dans la transformation des cellules infectées en cellules cancéreuses. Ils ont injecté ces cellules à des souris de laboratoire, qui constituent un modèle d’étude classique de cette pathologie. L’utilisation, dans cette expérience, de cellules cancéreuses se justifie par le fait que le virus et les cellules tumorales sont capables d’échapper au système immunitaire par des moyens qui peuvent être différents. Il peut alors être difficile de distinguer les actions du virus lui-même de celles des cellules cancéreuses. Ainsi, l’injection de cellules tumorales permet aux chercheurs de ne s’intéresser qu’aux mécanismes qui concernent la tumeur, en excluant ceux dus au virus. Ils ont ensuite étudié les tumeurs formées par ces cellules chez les souris et comment le système immunitaire des souris a réagi à la présence de cette tumeur.
Des macrophages censés lutter contre la tumeur bien peu actifs…
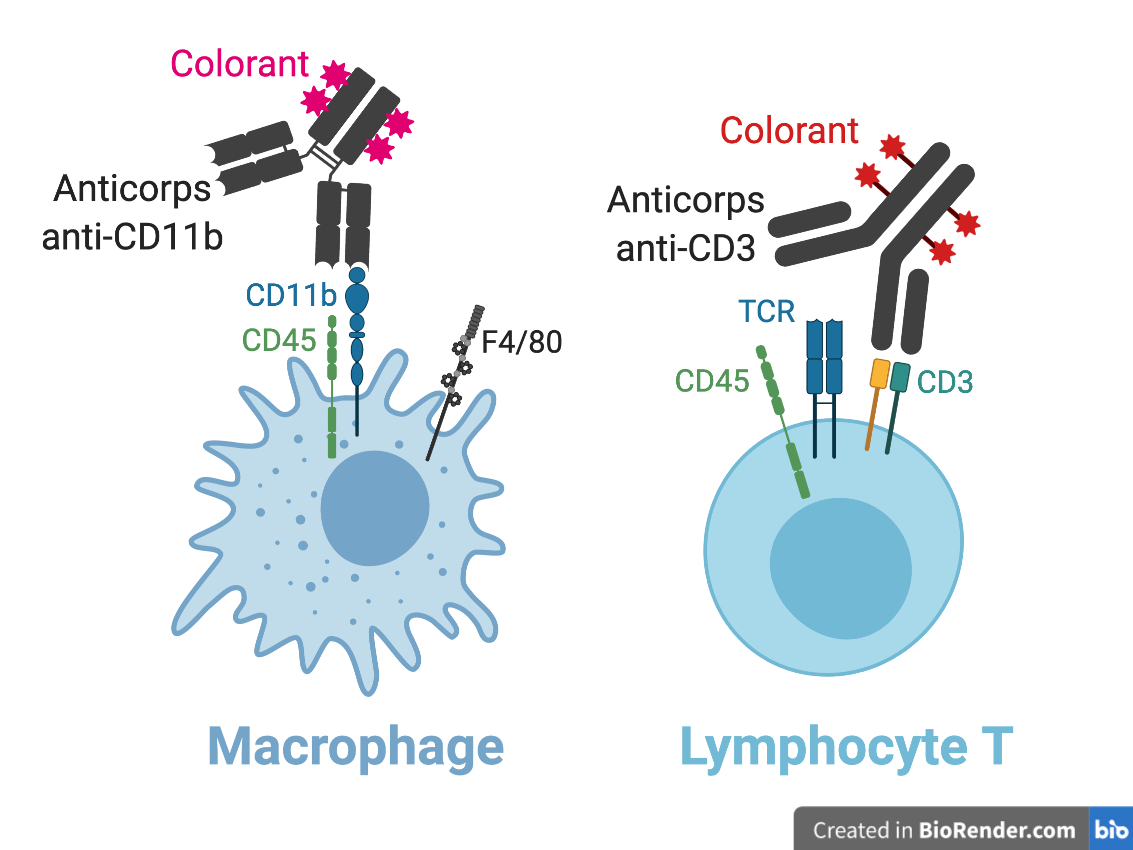
Grâce à des observations au microscope permettant de distinguer les différents types de cellules immunitaires (Figure 1), ils ont constaté que la tumeur avait été infiltrée par de nombreuses cellules immunitaires de la souris. Mais à leur grande surprise, on ne trouve presque aucun lymphocyte parmi ces cellules, alors que la tumeur aurait normalement dû être attaquée par des hordes de lymphocytes T8. À leur place, les chercheurs ont constaté la présence de macrophages en bien plus grande quantité que ce qui était attendu. Plus surprenant encore, lorsque les chercheurs ont cherché à caractériser ces macrophages en étudiant leur production de cytokines pro- et anti-inflammatoires, ils se sont rendus comptes qu’ils ne produisaient pas d’oxyde nitrique (capable de provoquer la mort des cellules cancéreuses) et qu’il était impossible de les activer en les stimulant avec des cytokines inflammatoires. Pour couronner le tout, ils ont constaté que ces macrophages produisaient à l’inverse des cytokines anti-inflammatoires, qui ralentissent le système immunitaire !
Ces macrophages, appelés des Macrophages Associés aux Tumeurs (MAT) sont donc convertis par la tumeur et leur procurent un champ de protection immunitaire local. Plus précisément, ces MAT sont semblables aux macrophages de type M2, qui sont globalement plutôt orientées vers la réparation des lésions cellulaires et la cicatrisation, à l’inverse des macrophages de type M1 plutôt orientés vers la destruction des pathogènes et l’inflammation. On a ainsi un exemple de virus qui interfère avec le processus normal de polarisation de la réponse immunitaire des macrophages, c’est-à-dire d’orientation de l’action de ces cellules vers plus ou moins d’inflammation. Ici, les protéines virales étudiées limitent l’inflammation dans un cas où elle serait nécessaire au bon déroulement de la prise en charge des pathogènes. On retrouve donc ici la même stratégie que celle du prêtre dans le jeu Age of Empire : nul besoin de troupes de soldats quand on peut convertir ses ennemis et les rallier à sa cause !
À ce stade, l’équipe de recherche avait donc observé que les cellules cancéreuses provoquées par le papillomavirus sont capables de convertir les cellules immunitaires. À l’inverse des cellules initiales qui vont participer à la lutte contre la tumeur, les cellules converties par le papillomavirus vont au contraire ralentir la réponse immunitaire. Ces événements se produisent dans l’environnement immédiat de la tumeur, ce qui la rend insensible aux assauts du système immunitaire.
Un ralentissement du système immunitaire qui ne se limite pas à l’environnement immédiat de la tumeur
Cette perturbation du système immunitaire concerne-t-elle uniquement l’environnement proche de la tumeur ? Pour répondre à cette question, les chercheurs ont étudié d’autres organes de la souris, et notamment la rate. Pourquoi la rate ? Chez la souris, cet organe permet la rencontre des cellules immunitaires en provenance du site de l’infection avec les lymphocytes qui vont pouvoir efficacement lutter contre cette dernière. Si l’action des cellules cancéreuses exprimant les protéines virales étudiées se limite à son micro-environnement, on devrait pouvoir s’attendre à ce que les lymphocytes T4 et T8 soient tout de même produits en masse dans la rate, et leurs assauts répétés pourraient être à même de venir à bout de la tumeur, malgré l’aura immunosuppressive qui leur est conférée par les MAT.
Or il s’avère que la rate subit également des changements chez les souris possédant des tumeurs causées par HPV16 ! En effet, les rates de ces souris sont envahies par des cellules de la lignée myéloïde (celles de l’immunité innée), ce qui n’est pas le cas de la rate de souris saines. Quel est l’effet des MAT qui envahissent la rate ? Pour le savoir, les chercheurs ont extrait les MAT et les cellules myéloïdes de la rate des souris cancéreuses. Ils les ont ensuite mis au contact des lymphocytes T4 et T8 au sein de dispositifs de culture de cellules in vitro, puis ont étudié la réaction des cellules lymphocytaires suite à cette rencontre. Cette réaction des lymphocytes a été comparée au cas physiologique de rencontre entre des macrophages issus de souris sans tumeurs et les mêmes lymphocytes T4 et T8 (condition témoin).
L’étude de ce cas témoin montre que lorsque des cellules myéloïdes de souris saines sont infectées par le papillomavirus,, elles sont capables de trouver les lymphocytes T4 et T8 qui sont spécifiques de cette protéine. Ce contact permet la présentation de cette protéine aux lymphocytes et provoque leur activation. Une fois activés, ces lymphocytes produisent des cytokines inflammatoires et se mettent à proliférer fortement, comme indiqué par la Figure 2.

Mais dans la condition test, lorsque l’on réalise la même expérience avec des MAT ou des cellules myéloïdes de rate de souris cancéreuses, on observe au contraire une absence d’activation des lymphocytes : ils ne produisent pas de cytokine inflammatoire et ne prolifèrent pas. Pire encore, ces lymphocytes vont produire des cytokines anti-inflammatoires qui vont ralentir la réponse immunitaire, et certains lymphocytes vont tout simplement mourir, en subissant le processus de mort cellulaire programmée (apoptose).
On constate donc que, non contentes de convertir des macrophages pour les transformer en gardes du corps dans leur micro-environnement proche, les tumeurs dues à HPV16 provoquent une invasion de la rate par des cellules capables de contrer l’activation des cellules immunitaires, voire même tout bonnement d’en tuer un certain nombre. Incapable d’agir efficacement au niveau de la tumeur et de mobiliser ses troupes dans ses bases arrières et ses camps d’entraînement, le système immunitaire se retrouve impuissant face aux cellules cancéreuses.
Réveiller le système immunitaire pour ralentir le développement de la tumeur ?
Est-il possible d’inverser le processus et de réveiller le système immunitaire ? Pour tester cette hypothèse, les chercheurs ont alors mis en pratique une idée qui peut paraître étrange de prime abord : se débarrasser de certaines cellules immunitaires pour booster la réponse immunitaire globale, à l’image d’un général qui condamnerait à mort la garnison traîtresse de son armée ! Pour cela, l’équipe de recherche a utilisé une molécule appelée clodronate, qui est toxique lorsqu’elle s’accumule dans les cellules. Lorsqu’elle est contenue dans une membrane, les macrophages, qui sont des cellules réalisant la phagocytose, vont ingérer cette membrane. Cela provoque l’entrée du clodronate dans les macrophages seulement, ce qui permet de spécifiquement les détruire. Lorsque les souris sont traitées avec le clodronate, on observe une forte diminution des MAT présents au niveau de la tumeur comme des macrophages au niveau de la rate ainsi qu’une augmentation des lymphocytes T4 et T8, en comparaison avec des souris traitées avec une solution saline (condition témoin). À l’échelle de l’organisme et sur le temps long, on observe un très fort ralentissement de la croissance de la tumeur chez les souris traitées au clodronate en comparaison de souris recevant la solution saline.
Ce dernier traitement prouve que ces macrophages, convertis par les cellules tumorales en gardes du corps, ont un rôle primordial dans l’évasion immunitaire de la tumeur. Ces travaux sont à remettre en perspective en prenant en compte le modèle animal utilisé, la souris, qui ne peut rendre un compte fidèle du fonctionnement du système immunitaire humain, et demandent donc, comme toute étude, des confirmations. Ils s’insèrent toutefois dans un contexte déjà bien documenté par d’autres équipes sur l’existence et la fonction des MAT.
Ainsi, en plus de confirmer l’importance de ces MAT, les travaux de ces chercheurs de São Paulo ouvrent des pistes intéressantes sur la manipulation du système immunitaire des patients dans le cadre de thérapies anti-cancers, comme des vaccins thérapeutiques. Il est notamment intéressant de noter que le traitement proposé ne détruit pas uniquement les MAT, mais également les autres macrophages dont le rôle immunitaire est important pour le bon fonctionnement physiologique. Cela illustre un cas de figure fréquent lorsqu’il s’agit d’intervenir sur le système immunitaire des patients, où il est difficile d’anticiper l’équilibre avantages/inconvénients de la manipulation. Il est donc nécessaire de multiplier les expérimentations dans des systèmes et modèles de plus en plus proches des patients humains réels afin de savoir si cette thérapie pourra être appliquée un jour.
[*] Dans le jeu de stratégie Age of Empire, « Wololo » est le cri poussé par les prêtres, unités ayant la capacité de convertir une unité adverse pour la faire sienne. Ce cri a été depuis largement repris dans la culture populaire.