Chargement de l'article...
Écriture : Solenn Percelay
Relecture scientifique : Alexandra Gros
Relecture de forme : Éloïse Thomas et Jérémy Ferrand
Temps de lecture : environ 9 minutes.
Thématiques : Neurobiologie (Biologie) et Neurosciences cognitives (Sciences cognitives)
Publication originale : Sultana R., Lee C. C., Expression of Behavioral Phenotypes in Genetic and Environmental Mouse Models of Schizophrenia. Frontiers in Behavioral Neuroscience, 2020. DOI : 10.3389/fnbeh.2020.00029
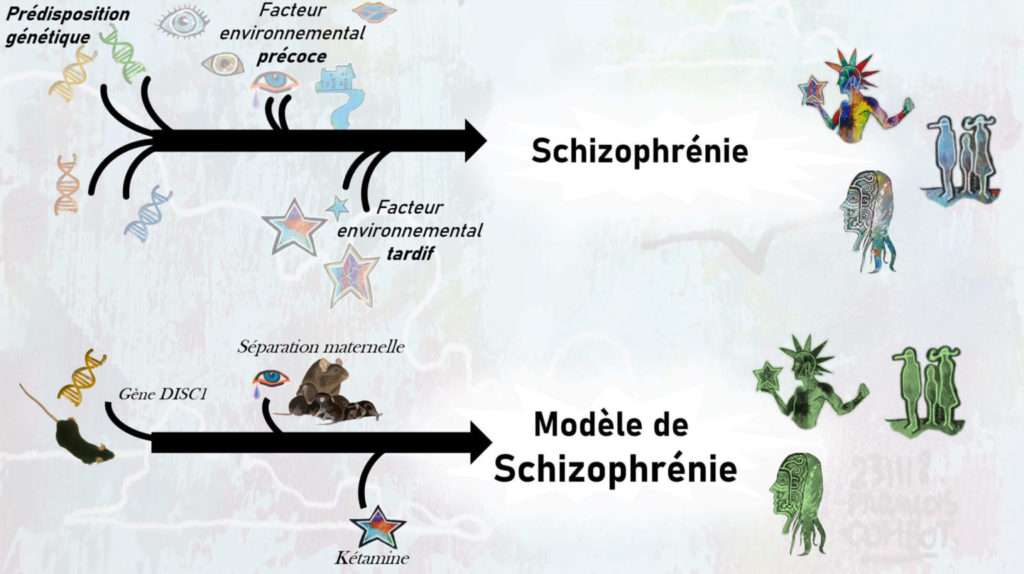
La schizophrénie est une maladie psychiatrique complexe dont les causes sont encore largement méconnues. Afin de développer de nouveaux médicaments, les scientifiques essayent de mimer cette maladie chez l’animal. Pour cela, ils combinent dans un modèle de rongeur des facteurs génétiques et/ou environnementaux (stress, administration de drogue) ressemblant aux facteurs connus pour augmenter le risque de schizophrénie chez l’humain. Ils cherchent ensuite à comprendre quel est l’impact de chaque facteur sur les symptômes comportementaux observés.
Qu’est-ce que la schizophrénie ?
La schizophrénie est une maladie psychiatrique qui touche environ 600 000 personnes (~1 % de la population) en France et qui reste encore mal soignée aujourd’hui [1].
Les personnes atteintes de schizophrénie présentent plusieurs symptômes. Le symptôme le plus couramment décrit et connu du grand public correspond aux hallucinations (qui font partie de la catégorie des symptômes dits positifs ou productifs parce que ce sont des manifestations qui s’ajoutent aux fonctions mentales habituelles d’un individu). Mais cette maladie entraîne aussi d’autres problèmes comme une altération des comportements sociaux (ce qui fait partie de la catégorie des symptômes dits négatifs ou déficitaires qui traduisent des pertes de fonctions normales, une dégradation des aptitudes habituelles) et des symptômes cognitifs (notamment des problèmes de mémoire, d’attention). Les personnes atteintes de schizophrénie souffrent donc de ces trois catégories de symptômes (positifs, négatifs et cognitifs). Un autre symptôme est aussi présent chez les schizophrènes : le défaut d’inhibition du réflexe de sursaut [2]. Pour comprendre ce symptôme, il faut d’abord comprendre le mécanisme d’inhibition du réflexe de sursaut. Chez tous les humains, lorsqu’on leur fait « BOUH ! » ils sursautent. Et si on ajoute un petit « bouh » avant le « BOUH ! » (ce qui donne « bouh BOUH ») ils sursautent moins. L’inhibition du réflexe de sursaut c’est donc l’effet du petit « bouh » sur le sursaut généré par le « BOUH ». Chez les personnes atteintes de schizophrénie, il existe un défaut de cette inhibition du réflexe de sursaut, c’est-à-dire que le petit « bouh » à moins d’impact.
Actuellement, l’origine du développement de cette maladie reste inconnue, même si on sait aujourd’hui que la schizophrénie se développe chez des personnes qui présentent un patrimoine génétique favorable et qui en plus ont subi certains stress (manque d’oxygène à la naissance, abus physique ou sexuel durant l’enfance, migration, etc.) et/ou consommé des drogues pendant l’adolescence. C’est donc une accumulation de mauvaises circonstances qui mène à la maladie [3].
Mais pourquoi rendre malade des souris ?
Depuis longtemps, les chercheurs et chercheuses essaient de mimer au mieux cette maladie chez l’animal dans le but de mieux comprendre cette pathologie et de trouver de meilleurs médicaments. En effet, tester de nouveaux médicaments sur des animaux en pleine forme ne donne pas beaucoup d’indications sur leur efficacité, c’est pour cela qu’il faut d’abord induire les symptômes associés à la maladie chez ces animaux. Les rongeurs, notamment les souris, sont souvent utilisés dans les modèles de schizophrénie. Comme les humains, ce sont des mammifères, le fonctionnement de leur cerveau est similaire au nôtre. Pour mimer la schizophrénie chez l’animal, plusieurs méthodes sont utilisées, par exemple en induisant une modification génétique ou un stress pendant l’enfance. Les chercheurs et chercheuses ont développé de nombreux modèles animaux sur ce principe, mais très peu utilisent à la fois une modification génétique et des éléments stressants. Avoir de nouveaux modèles plus complexes et donc plus proches du développement de la maladie chez l’humain augmente les chances de trouver de meilleurs médicaments en les testant sur ce modèle [4].
Dans cette publication scientifique, Razia Sultana et Charles Lee ont construit un modèle particulièrement nouveau puisqu’ils ont combiné trois facteurs, ce qui est très rare dans les modèles animaux de schizophrénie. Pour développer ce nouveau modèle chez la souris, ces scientifiques ont tout d’abord choisi une modification génétique très souvent utilisée qui cible un gène (nommé DISC1) impliqué dans le développement du cerveau. En plus de cette modification génétique, ils ont stressé les souris en les séparant de leur mère tous les jours du 3e au 12e jour de vie (bien avant leur sevrage qui à lieu le 21e jour) pendant 4 heures/jour. Enfin, en plus de ces 2 facteurs, ils ont administré une drogue aux animaux devenus adulte : la kétamine [*]. Lors de la mise en place d’un nouveau modèle animal, il est nécessaire de vérifier que le modèle développe bien les mêmes symptômes que la pathologie étudiée. Pour cela, plusieurs tests comportementaux ont été réalisés dans cette étude pour mesurer différents symptômes qui ressemblent à ceux observés chez les schizophrènes (les symptômes positifs, négatifs, cognitifs et le défaut d’inhibition du réflexe de sursaut). Pour ce faire, ils ont utilisé 8 groupes d’animaux (Tableau 1) pour comparer des animaux ayant subi les trois facteurs à des animaux témoins (n’ayant subi aucun facteur) mais aussi à des animaux ayant subi toutes les combinaisons possibles de facteurs. Cela permet de savoir si leur modèle à trois facteurs présente des symptômes similaires à ceux des personnes atteintes de schizophrénie, mais aussi d’étudier les interactions entre chaque facteur pour mieux comprendre l’apparition des symptômes.
| Témoin | SM | KET | SM + KET | DISC1 | DISC1 + SM | DISC1 + KET | DISC + SM + KET | |
| Mutation du gène DISC1 | – | – | – | – | + | + | + | + |
| Séparation maternelle | – | + | – | + | – | + | – | + |
| Administration de kétamine | – | – | + | + | – | – | + | + |
L’autrice et l’auteur ont étudié plusieurs comportements qui s’apparentent à des symptômes positifs, négatifs et cognitifs (par exemple l’alternance spontanée pour les symptômes de type cognitif et la sociabilité pour les symptômes de type négatif, pour plus de détails voir la version Approfondissement). Ils ont aussi étudié l’inhibition du réflexe de sursaut. C’est ce résultat que nous allons présenter ici parce qu’il est très caractéristique de l’étude de la schizophrénie.
Observer le sursaut pour comprendre l’inhibition
Pour mesurer l’inhibition du réflexe de sursaut, les souris sont placées sur une balance et soumises à des pulsations (ou pulse) seules : « BOUH ! » ou accompagnées de pré-pulsations (ou prepulses) : « bouh » (Figure 1).
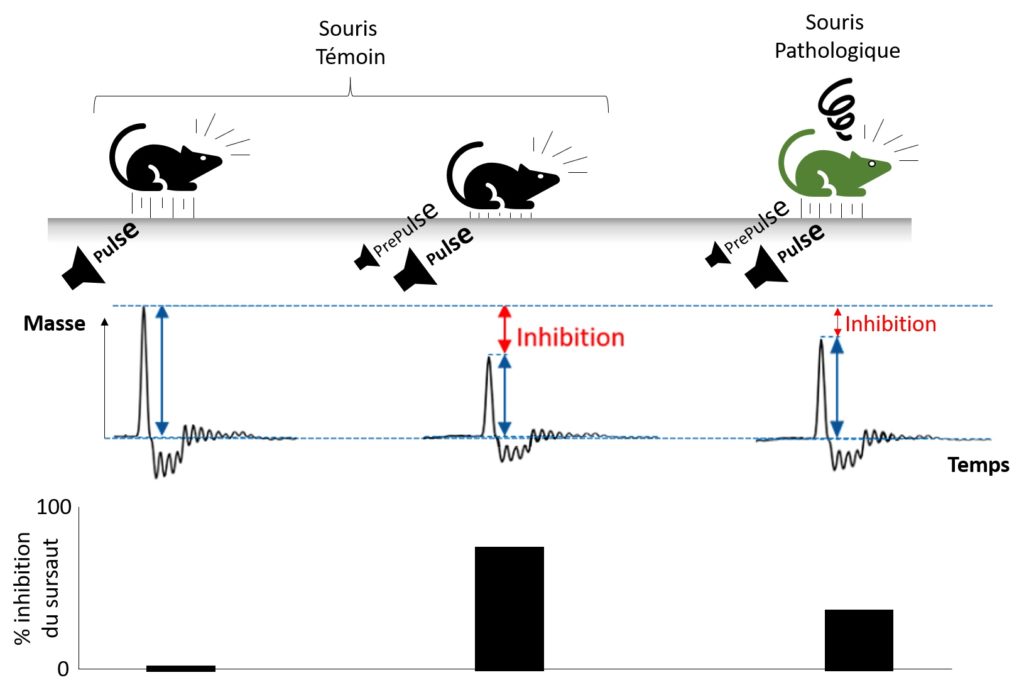
Les auteurs de la publication ont mesuré ce paramètre chez leurs animaux et ont montré les résultats sous la forme d’un pourcentage d’inhibition présenté sur la Figure 2 [**]. Le 0 % correspond au sursaut mesuré avec un pulse seul (Figure 1, souris noire de gauche) ; un pourcentage positif correspond au cas où la présence du prepulse diminue le sursaut (Figure 1, souris noire du milieu) ; un pourcentage négatif correspond au cas où la présence du prepulse augmente le sursaut (non représenté Figure 1).
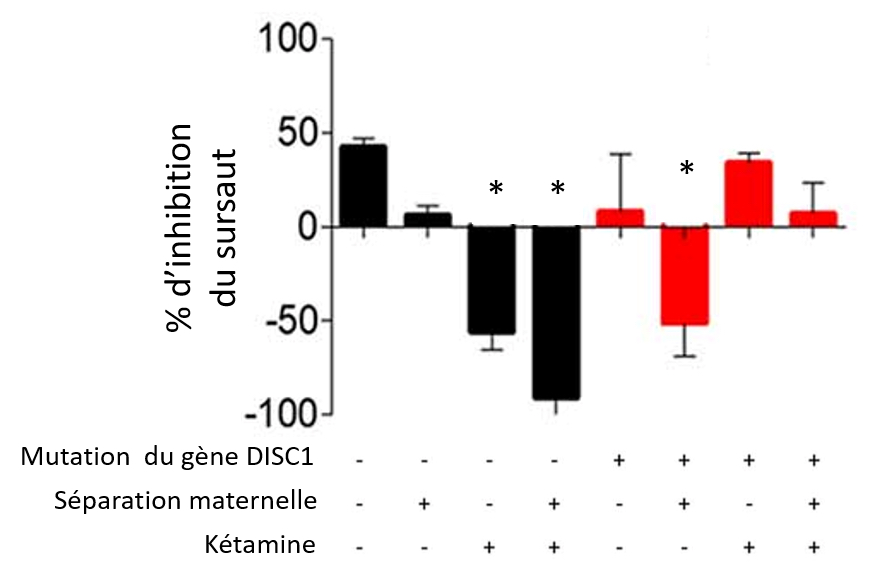
Dans cette étude, le groupe ayant subi les trois facteurs ne montre pas de défaut d’inhibition du réflexe de sursaut (Figure 2, dernière colonne à droite). En effet, le résultat obtenu n’est pas significativement différent entre ce groupe et le groupe témoin qui n’a pas subi de facteur (Figure 2, première colonne à gauche). Cependant, les auteurs ont observé que trois des groupes présentent une diminution de l’inhibition du sursaut par rapport au groupe témoin : les groupes représentés sur la 3e colonne, la 4e colonne et 6e colonne (Figure 2). Ils correspondent respectivement aux groupes KET, SM + KET et DISC1 + SM (Tableau 1) et indiqués par le symbole *. Dans ce test, les animaux qui ont uniquement subi la séparation maternelle (SM) ne présentent pas de déficit d’inhibition du réflexe de sursaut, ce déficit apparaît uniquement lorsque les animaux reçoivent la kétamine (SM + KET). C’est ce qu’on appelle l’effet de synergie (l’ajout d’un facteur à d’autres peut faire apparaître ou aggraver des déficits). Par contre, si on ajoute encore en plus la modification génétique (groupe DISC1 + SM + KET) alors on observe que le déficit d’inhibition du réflexe de sursaut disparaît. C’est ce qu’on appelle l’effet de résistance ou de résilience (l’ajout d’un facteur à d’autres peut faire disparaître ou diminuer des déficits).
Le modèle animal proposé par Razia Sultana et Charles Lee combinant les trois facteurs ne présente malheureusement pas de défaut d’inhibition du réflexe de sursaut. Cependant, les deux scientifiques ont réalisé d’autres tests et montré que les souris qui ont subi ces trois facteurs présentent certains symptômes qui ressemblent aux symptômes négatifs et cognitifs des personnes atteintes de schizophrénie.
Des souris schizophrènes ?
Pour résumer, dans ce modèle de schizophrénie chez la souris les auteurs se sont rapprochés au maximum de la construction de cette maladie en combinant un facteur génétique (mutation du gène DISC1), un stress (une séparation maternelle) et une administration de drogue (la kétamine). Cette construction est particulièrement innovante et se rapproche beaucoup plus des connaissances actuelles sur l’apparition des symptômes de la schizophrénie que les modèles classiques monofactoriels.
Ce modèle animal présente certains symptômes qui ressemblent aux symptômes négatifs et cognitifs des personnes atteintes de schizophrénie, ce qui le rend intéressant pour trouver de nouveaux traitements (voir version Approfondissement). Razia Sultana et Charles Lee ont également fait cette étude pour décrypter l’impact respectif de chacun des facteurs utilisés, et également en les associant les uns aux autres. Pour ça, ils ont étudié toutes les combinaisons possibles entre les facteurs et ils peuvent déterminer quel facteur a le plus d’impact sur les symptômes des souris. Les auteurs de cette publication ont réalisé plusieurs autres tests comportementaux non décrits ici qui leur permettent de conclure que c’est la modification génétique qui a le plus de poids parmi les trois facteurs étudiés. La prédisposition génétique serait donc le facteur qui augmente le plus la gravité ou le nombre de symptômes.
La combinaison de plusieurs facteurs permet de se rapprocher au maximum de la façon dont la maladie se développe chez l’humain, mais combiner des facteurs peut également complexifier l’interprétation des résultats. En effet, l’ajout d’un facteur à d’autres peut quelquefois augmenter le nombre ou la gravité des symptômes (effet de synergie), mais on peut également observer l’effet inverse, l’effet de résistance ou de résilience. Comme le dit le dicton : « ce qui ne nous tue pas nous rend plus fort » ! Pour tenter de comprendre par quels mécanismes ces effets de synergie et de résistance/résilience apparaissent, il est possible de s’intéresser à ce qu’on appelle l’épigénétique, qui correspond à l’effet de l’environnement sur les gènes. Les auteurs de cette étude indiquent cette piste comme pouvant faire partie de prochaines recherches sur ce modèle de schizophrénie alliant un facteur génétique et des facteurs environnementaux (stress, prise de drogues, etc.).
Pour mieux comprendre comment se développent les symptômes de la schizophrénie, il faut continuer à étudier les modèles animaux, et plus particulièrement les modèles animaux à plusieurs facteurs comme celui présenté dans cette étude. Si on comprend mieux les mécanismes de la pathologie, on aura alors de meilleures pistes pour la soigner et améliorer la vie des patients !
[*] La kétamine est une substance qui bloque certains récepteurs du système glutamatergique (un des langages utilisés par les neurones pour communiquer entre eux) qui est impliqué dans la schizophrénie.
[**] La moyenne pour chaque groupe correspond à la hauteur de l’histogramme et les barres au-dessus correspondent à une indication de la variabilité des résultats entre les souris. Après avoir présenté ces résultats sur un histogramme, on peut avoir une idée de la différence entre les groupes. Mais pour être plus sûrs, on utilise les statistiques qui nous donnent une probabilité que les groupes soient différents. Les symboles au-dessus des barres correspondent à des différences qu’on appelle « significatives », ce qui veut dire que l’on considère qu’il y a peu de risque de se tromper en disant que les groupes sont différents.
[1] Schizophrénie : intervenir au plus tôt pour limiter la sévérité des troubles. [Dossier Inserm]
[2] Dollfus S. & Brazo P., « 7. Principales dimensions symptomatiques. Approche historique et description ». Sonia Dollfus éd., Les schizophrénies Lavoisier, 2019, pp. 45-53. [Livre de science]
[3] Ellenbroek B. A., Animal models in the genomic era: Possibilities and limitations with special emphasis on schizophrenia. Behavioural Pharmacology, 2003. [Review]
[4] Jones C., Watson D. & Fone K. (2011). Animal models of schizophrenia. British Journal of Pharmacology, 2011. DOI : 10.1111/j.1476-5381.2011.01386.x. [Review]
Étude comportementale d’un modèle multifactoriel de schizophrénie chez la souris
Écriture : Solenn Percelay
Relecture scientifique : Alexandra Gros
Relecture de forme : Éloïse Thomas et Jérémy Ferrand
Temps de lecture : environ 14 minutes.
Thématiques : Neurobiologie (Biologie) et Neurosciences cognitives (Sciences cognitives)
Publication originale : Sultana R., Lee C. C., Expression of Behavioral Phenotypes in Genetic and Environmental Mouse Models of Schizophrenia. Frontiers in Behavioral Neuroscience, 2020. DOI : 10.3389/fnbeh.2020.00029

La schizophrénie est une maladie psychiatrique complexe dont les causes sont encore largement méconnues. Afin de développer de nouveaux médicaments, les scientifiques essayent de mimer cette maladie chez l’animal. Pour cela, ils combinent dans un modèle de rongeur des facteurs génétiques et/ou environnementaux (stress, administration de drogue) ressemblant aux facteurs connus pour augmenter le risque de schizophrénie chez l’humain. Ils cherchent ensuite à comprendre quel est l’impact de chaque facteur sur les symptômes comportementaux observés.
La schizophrénie, qu’est-ce que c’est ?
La schizophrénie est une maladie psychiatrique qui touche entre 0,7 et 1 % de la population mondiale, ce qui représente environ 600 000 personnes en France. Cette pathologie reste encore mal soignée aujourd’hui [1].
Les personnes atteintes de schizophrénie présentent plusieurs symptômes. Les hallucinations sont les plus couramment décrits et connus du grand public et font partie de la catégorie des symptômes positifs ou productifs (s’ajoutant à une condition normale). Mais cette maladie entraîne aussi d’autres symptômes comme une altération des comportements sociaux (faisant partie de la catégorie des symptômes négatifs ou déficitaires, qui se retirent d’une condition normale), des symptômes cognitifs (notamment de mémoire de travail [*]), de l’anxiété ou encore des problèmes d’inhibition (notamment le défaut d’inhibition du réflexe de sursaut) [2]. Actuellement, l’origine du développement de cette maladie reste inconnue même si on sait aujourd’hui que la schizophrénie se développe chez des personnes qui présentent à la fois un patrimoine génétique favorable et qui ont de plus subi un/des stress (manque d’oxygène à la naissance, abus physique ou sexuel durant l’enfance, migration, etc.) et/ou consommé des drogues pendant l’adolescence [3].
Pourquoi et comment étudier cette maladie chez l’animal ?
Depuis longtemps, les chercheurs et chercheuses essaient de mimer au mieux cette maladie chez l’animal dans le but de mieux comprendre cette pathologie et de trouver de meilleurs médicaments. Les rongeurs, notamment les souris, sont souvent utilisés dans les modèles animaux de schizophrénie. Comme les humains, ce sont des mammifères, le fonctionnement de leur cerveau est similaire au nôtre. Pour mimer la schizophrénie chez l’animal, plusieurs méthodes sont utilisées, par exemple en induisant une modification génétique ou un stress pendant l’enfance. Les chercheurs et chercheuses ont développé de nombreux modèles animaux sur ce principe, mais très peu de modèles animaux utilisent à la fois une modification génétique et des éléments stressants. La mise au point de nouveaux modèles, plus proches du développement de la maladie chez l’humain, est donc nécessaire pour mieux comprendre cette pathologie et permettre la découverte de meilleurs médicaments. C’est ce que proposent les scientifiques qui ont réalisé cette étude.
Razia Sultana et Charles Lee ont développé un nouveau modèle multifactoriel de schizophrénie chez la souris. Ils ont tout d’abord choisi une modification génétique du gène DISC1 impliqué dans le développement du cerveau. Cette modification est très souvent utilisée comme modèle de schizophrénie à un facteur chez la souris et conduit à de nombreuses altérations comportementales (mémoire de travail, anxiété) [4]. Cependant la construction de ce modèle reste très éloignée de la façon dont la schizophrénie apparaît chez l’humain. Pour complexifier le modèle, en plus de cette modification génétique, l’équipe de recherche a stressé les souris en les séparant de leur mère tous les jours pendant 4 heures/jour. La séparation a eu lieu du 3e au 12e jour de vie soit bien avant leur sevrage qui a lieu le 21e jour. En plus de ces deux facteurs, les scientifiques ont administré une drogue aux animaux une fois adulte : la kétamine [**]. Les humains qui consomment cette drogue ont ponctuellement des symptômes qui ressemblent à ceux des personnes atteintes de schizophrénie, notamment les hallucinations.
Les auteurs de cette publication scientifique ont donc construit un modèle particulièrement nouveau puisqu’ils ont combiné trois facteurs (modification du gène DISC, séparation maternelle et administration de kétamine), ce qui est très rare dans les modèles animaux de schizophrénie.
Pour valider ce nouveau modèle animal, les scientifiques ont dû vérifier qu’il conduisait bien aux mêmes symptômes que la schizophrénie. Pour cela, ils ont réalisé plusieurs tests comportementaux pour mesurer différents types de symptômes ressemblant à ceux observés chez les schizophrènes. Ils ont comparé 8 groupes d’animaux (Tableau 1) : des animaux témoins (n’ayant subi aucun facteur), des animaux ayant subi les trois facteurs mais aussi des animaux ayant subi différentes combinaisons possibles de facteurs. En plus de vérifier si leur modèle à trois facteurs présente des symptômes similaires à ceux de personnes atteintes de schizophrénie, l’étude permet d’étudier les interactions entre chaque facteur pour mieux comprendre l’apparition des symptômes.
| Témoin | SM | KET | SM + KET | DISC1 | DISC1 + SM | DISC1 + KET | DISC + SM + KET | |
| Mutation du gène DISC1 | – | – | – | – | + | + | + | + |
| Séparation maternelle | – | + | – | + | – | + | – | + |
| Administration de kétamine | – | – | + | + | – | – | + | + |
Comment mesurer les symptômes de types positifs et l’anxiété ?
Pour mesurer les symptômes de type positif, l’autrice et l’auteur ont utilisé un test très classique d’exploration dans un openfield (champ ouvert en français), une boîte carrée dans laquelle on place la souris.
Les rongeurs sont des animaux qui explorent beaucoup leur environnement mais qui n’aiment pas trop les grands espaces ouverts puisqu’ils pourraient être vus par des prédateurs, ce qui représente un danger pour eux. Généralement, dans un openfield, les souris passent plus de temps à suivre les bords qu’à se promener au centre de la boîte.
Les scientifiques ont mesuré deux paramètres d’exploration, pendant 5 minutes :
- La distance parcourue (en cm). Ce paramètre permet d’évaluer les symptômes de types positifs. Chez l’humain, lors de la prise de certaines drogues comme la kétamine, les personnes peuvent avoir des hallucinations. Lorsque l’on administre ces mêmes drogues aux souris, on observe qu’elles se déplacent beaucoup plus que les autres dans le test de l’openfield. On considère donc qu’une augmentation de la distance parcourue chez les souris correspond à un symptôme de type positif.
- Le pourcentage de temps passé dans le centre de la boîte. Ce paramètre permet d’évaluer l’anxiété des animaux. Plus le pourcentage de temps passé au centre de la boîte est important, moins les souris sont anxieuses et inversement.
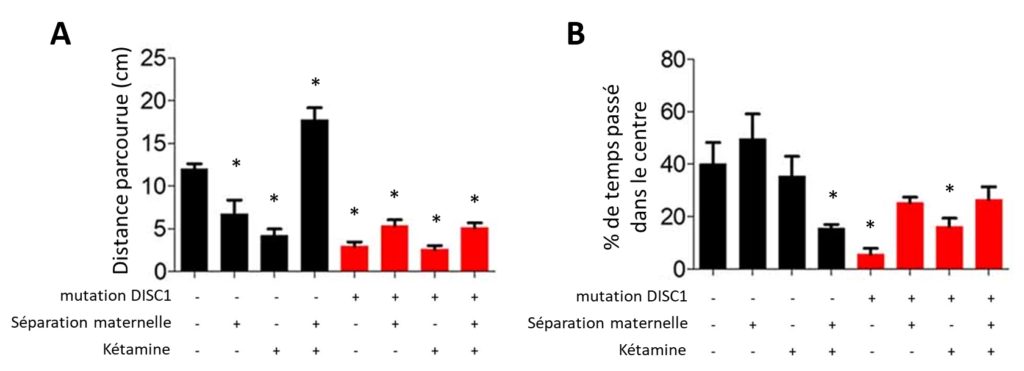
La distance parcourue dans l’openfield est présentée dans la Figure 1A. Tous les groupes se déplacent moins que le groupe témoin, sauf les animaux du groupe SM + KET (Figure 1A, 4e colonne). Les auteurs n’ont donc montré de symptômes de type positif chez aucun des groupes, à l’exception du groupe SM + KET qui présente une augmentation de la distance parcourue par rapport au groupe témoin mais aussi par rapport au groupe SM + KET + DISC1 (Figure 1A, dernière colonne). Ceci peut indiquer que la modification génétique induit une résistance à l’apparition des symptômes positifs apportés par les deux autres facteurs (un symptôme est observé avec un ou plusieurs facteur(s) et disparaît lorsqu’un autre facteur est ajouté).
Concernant le temps passé au centre de la boîte (Figure 1B), le groupe ayant subi les trois facteurs ne présente pas de différence significative avec le groupe témoin (Figure 1B, colonne de droite comparée à la colonne de gauche). Cela indique que ces animaux ne sont donc pas particulièrement anxieux. Trois groupes ont passé moins de temps dans cette zone que le groupe témoin, il s’agit des groupes SM + KET (4e colonne), DISC1 (5e colonne) et DISC1 + KET (7e colonne) qui montrent donc une augmentation de l’anxiété par rapport aux animaux témoins. Ceci indique que la modification génétique seule ainsi qu’en association avec l’administration de kétamine provoque de l’anxiété. Un effet de synergie est observé pour la séparation maternelle associée à l’administration de kétamine (un symptôme est observé uniquement avec l’association de plusieurs facteurs qui, seuls, n’induisent pas ce symptôme). Cependant, l’association des trois facteurs induit un effet de résistance qui fait disparaître ce symptôme d’anxiété.
Comment évaluer une altération des comportements sociaux ?
Les personnes atteintes de schizophrénie présentent des altérations de leur comportement social, les scientifiques ont donc analysé celui des souris. Les rongeurs sont une espèce sociale qui préfère vivre en groupe. Pour tester ce comportement social, les souris testées (T) sont placées dans le compartiment central d’une boîte rectangulaire découpée en trois compartiments. Chacun des deux compartiments latéraux contient une cage, soit vide, soit avec une autre souris stimulus (S) (Figure 2A). Les souris T sont libres de se déplacer dans ces différents compartiments et le temps passé à chaque extrémité est mesuré. Une souris qui montre une préférence pour le compartiment contenant la cage vide est considérée comme ayant des problèmes sociaux qui peuvent être apparentés à ceux des schizophrènes. Dans cette étude, presque tous les groupes (sauf le groupe SM) passent significativement moins de temps proche d’une autre souris que le groupe témoin (Figure 2B). On considère donc que les animaux de tous ces groupes ont des problèmes sociaux qui peuvent correspondre à ceux des schizophrènes. C’est notamment le cas du groupe ayant subi les trois facteurs (Figure 2B, colonne de droite). Les résultats indiquent aussi que la séparation maternelle (2e colonne) seule ne permet pas dans cette étude d’induire ce symptôme, contrairement aux autres facteurs.
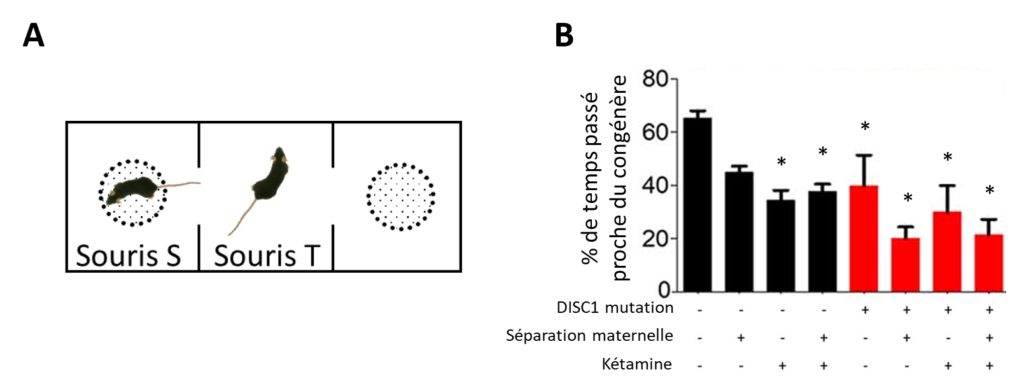
Comment évaluer la mémoire de travail ?
Différentes méthodes existent pour tester les types de mémoire. Pour la mémoire de travail, on peut par exemple utiliser un labyrinthe en forme de Y. Une première phase du test consiste à placer une souris dans ce labyrinthe avec uniquement deux bras accessibles, le troisième bras est fermé (Figure 3A). Après quelques minutes d’exploration, l’animal est retiré du dispositif pendant un délai de 30 minutes. Pour la seconde phase du test, l’animal est remis dans le dispositif avec cette fois tous les bras ouverts pendant 7 minutes. Comme les rongeurs aiment explorer des environnements nouveaux, la souris va normalement plus souvent dans le bras qui était fermé lors de la première phase du test, appelé nouveau bras, si elle se souvient duquel il s’agit.
En mesurant le pourcentage de temps passé dans le nouveau bras, il est possible d’évaluer la mémoire de travail des souris (Figure 3B). Dans cette étude, les scientifiques observent une diminution du pourcentage de temps passé dans le nouveau bras par rapport au groupe témoin chez tous les groupes. Ceci indique que tous les facteurs utilisés dans cette étude permettent d’induire un déficit de mémoire de travail.
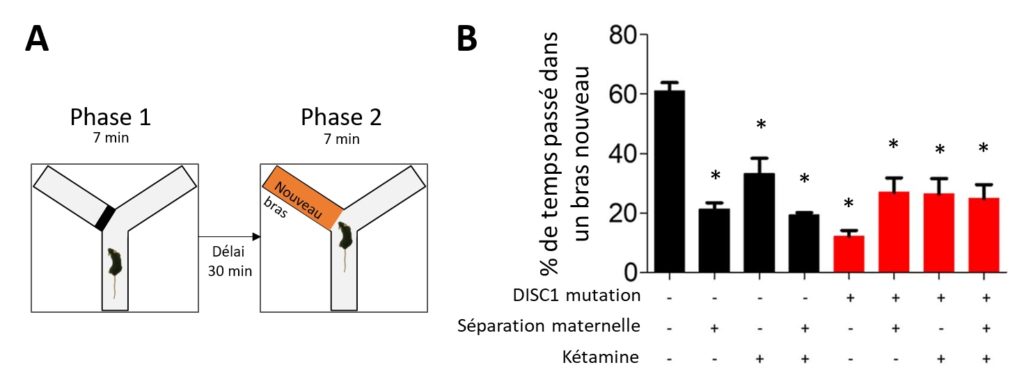
Comment évaluer le défaut d’inhibition du réflexe de sursaut ?
Les auteurs ont également réalisé un autre test appelé PPI pour prepulse inhibition. Chez tous les humains, lorsqu’on crie « BOUH ! », ils sursautent. Si on ajoute un petit « bouh » avant le « BOUH ! » (ce qui donne « bouh BOUH ! »), ils auront tendance à moins sursauter. Le « bouh » et le « BOUH » sont respectivement appelés prepulse et pulse. Ce mécanisme est appelé inhibition du réflexe de sursaut et existe aussi chez les souris.
Les schizophrènes présentent un défaut de cette inhibition du réflexe de sursaut. Cela signifie que le prepulse à moins d’impact sur leur sursaut que pour le reste de la population. Quand on essaye de mimer la schizophrénie chez des souris, on recherche aussi ce défaut d’inhibition du réflexe de sursaut. Pour le mesurer, les souris sont placées sur une balance et soumises à des pulses seuls ou accompagnés de prepulses. Les variations de masse sont très finement analysées pour déterminer le sursaut, ce qui permet de mesurer l’inhibition du sursaut engendré par le prepulse (Figure 4A). Les résultats sont présentés dans la Figure 4B sous la forme d’un pourcentage d’inhibition : 100 % correspond au sursaut mesuré avec un pulse seul.
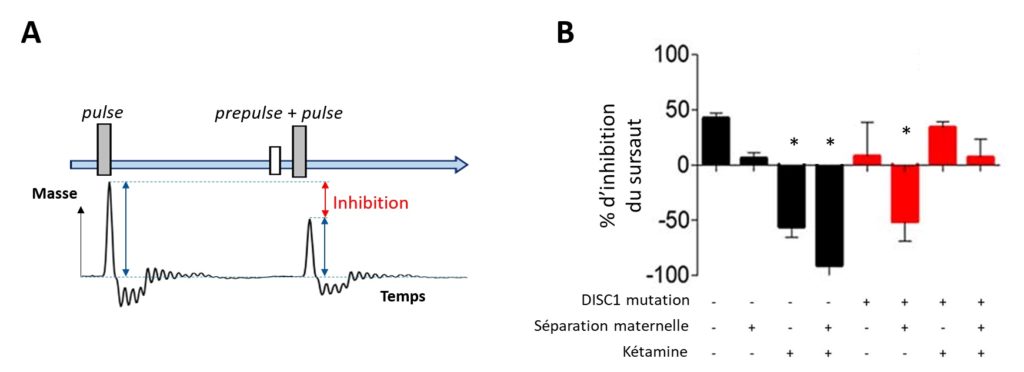
Les auteurs ont montré que trois groupes ont une diminution de l’inhibition du sursaut par rapport au groupe témoin : les groupes KET (Figure 2B, 3e colonne), SM + KET (4e colonne) et DISC1 + SM (6e colonne). Dans ce test, les animaux qui ont subi la séparation maternelle (SM, 2e colonne) n’ont pas de déficit d’inhibition du réflexe de sursaut, ce déficit apparaît lorsqu’on ajoute la kétamine (SM + KET) (effet de synergie). Cependant, si on ajoute en plus la modification génétique (groupe DISC1 + SM + KET ; dernière colonne) le déficit disparaît, ce qui indiquerait un effet de résistance ou de résilience.
Discussion et conclusion
Pour résumer, dans ce modèle de schizophrénie chez la souris, les auteurs se sont rapprochés au maximum de la construction de cette maladie en combinant un facteur génétique (mutation du gène DISC1), un stress (une séparation maternelle) et une administration de drogue (la kétamine). Cette construction est particulièrement innovante et se rapproche considérablement plus des connaissances actuelles sur l’apparition des symptômes de la schizophrénie que les modèles classiques monofactoriels.
Les auteurs ont montré que les souris qui ont subi les trois facteurs présentent une altération du comportement social et un déficit de mémoire de travail, ce qui en fait un modèle intéressant pour la recherche de nouveaux traitements. Cependant, ces animaux ne montrent pas d’anxiété ni de symptômes de type positif ou de défaut d’inhibition du réflexe de sursaut.
| DISC1 | SM | KET | DISC1 + SM | DISC1 + KET | SM + KET | DISC1 + SM + KET | |
| Symptômes de type positif | – | – | – | – | – | + | – |
| Anxiété | + | – | – | – | + | + | – |
| Symptômes de type négatif | + | – | + | + | + | + | + |
| Mémoire de travail | + | + | + | + | + | + | + |
| Inhibition du réflexe de sursaut | – | – | + | + | – | + | – |
La combinaison de plusieurs facteurs est intéressante pour se rapprocher au maximum de la façon dont la maladie se développe chez l’humain. Cependant, cela complexifie l’interprétation des résultats puisque la combinaison de facteurs peut augmenter le nombre ou la gravité des symptômes (effet de synergie) ou induire l’effet inverse (effet de résistance ou de résilience). La description des résultats au test du PPI par exemple permet d’illustrer cette complexité avec l’apparition d’effets de résistance ou de résilience et de synergie. Comme les auteurs ont étudié toutes les combinaisons possibles entre les facteurs, ils peuvent déterminer quel facteur ou quelle association de facteur a le plus d’impact sur les symptômes mesurés des souris. Il semble que ce soit très dépendant du symptôme mesuré et que l’impact de chaque facteur puisse être délétère mais aussi bénéfique pour le comportement des animaux. On peut se dire que les effets de résistance et de résilience correspondent à ce qui se passe chez les humains avec cette phrase très connue « ce qui ne nous tue pas nous rend plus fort » !
Les auteurs ont réalisé plusieurs autres tests comportementaux non décrits ici qui leur permettent de conclure que c’est la modification génétique qui a le plus de poids parmi les trois facteurs étudiés. En effet, les animaux ayant subi les trois facteurs présentent souvent plus de symptômes par rapport au groupe SM + KET. Les scientifiques émettent l’hypothèse d’un mécanisme de seuil au-dessus duquel certains symptômes apparaîtraient. Ainsi, même si une augmentation de la sévérité des symptômes n’est pas visible avec l’augmentation du nombre de facteurs, la prévalence augmente. Les deux autres facteurs choisis dans cette étude (SM et KET) sont moins communément utilisés seuls comme modèle de schizophrénie. Ainsi, observer un effet prédominant de cette modification génétique est cohérent avec les précédentes études des modèles de schizophrénie.
Pour conclure, certains facteurs peuvent, lorsqu’ils sont combinés à d’autres, faire apparaître ou aggraver des déficits, mais ils peuvent aussi faire disparaître ou diminuer ces déficits. Pour tenter de comprendre par quels mécanismes ces effets de synergie et de résistance/résilience apparaissent, il est possible de s’intéresser à l’épigénétique qui correspond à l’effet de l’environnement sur les gènes. Les auteurs de cette étude indiquent cette piste comme pouvant faire partie de leurs prochaines recherches sur ce modèle de schizophrénie alliant facteurs génétiques et facteurs environnementaux (stress, prise de drogues, etc.). Les études avec des modèles animaux multifactoriels sont indispensables pour mieux comprendre les mécanismes de développement de la schizophrénie et ainsi identifier de nouvelles pistes médicamenteuses pour améliorer la vie et soigner les patients schizophrènes.
[*] La mémoire de travail est un type de mémoire à court terme. Elle permet de manipuler et de retenir des informations pendant la réalisation d’une tâche ou d’une activité. Elle fonctionne comme une mémoire tampon : les informations qu’elles véhiculent peuvent être rapidement effacées ou stockées dans la mémoire à long terme par le biais d’interactions spécifiques entre le système de mémoire de travail et la mémoire à long terme. Pour aller plus loin.
[**] La kétamine est une substance qui bloque certains récepteurs glutamatergiques (le glutamate est un neurotransmetteur) impliqués dans la schizophrénie.
[***] La moyenne pour chaque groupe correspond à la hauteur des colonnes de l’histogramme et les barres au-dessus/en-dessous indiquent la variabilité des résultats entre les souris. La présentation des résultats sous forme d’un histogramme permet d’avoir une idée de la différence entre les groupes. De plus, les statistiques informent sur la probabilité que les groupes soient bien différents. Les symboles * au-dessus des barres correspondent à des différences significatives, cela veut dire qu’il y a peu de risque (moins de 5 %) de se tromper en affirmant que les groupes sont différents.
[1] Schizophrénie : intervenir au plus tôt pour limiter la sévérité des troubles. [Dossier Inserm]
[2] Dollfus S. & Brazo P., « 7. Principales dimensions symptomatiques. Approche historique et description ». Sonia Dollfus éd., Les schizophrénies Lavoisier, 2019, pp. 45-53. [Livre de science]
[3] Ellenbroek B. A., Animal models in the genomic era: Possibilities and limitations with special emphasis on schizophrenia. Behavioural Pharmacology, 2003. [Review]
[4] Jones C., Watson D. & Fone K. (2011). Animal models of schizophrenia. British Journal of Pharmacology, 2011. DOI : 10.1111/j.1476-5381.2011.01386.x. [Review]