Chargement de l'article...
Écriture : Laura Moutard
Relecture scientifique : Christine Duthoit et Romain Bulteau
Relecture de forme : Pauline Colinet et Eléonore Pérès
Temps de lecture : environ 8 minutes.
Thématiques : Biologie cellulaire (Biologie)
Publication originale : Guo X., et al., Nicotine affects rat Leydig cell function in vivo and vitro via down-regulating some key steroidogenic enzyme expressions. Food and Chemical Toxicology, 2017. DOI : 10.1016/j.fct.2017.09.055

Le testicule est une usine de production de spermatozoïdes où l’on trouve aussi les cellules de Leydig produisant la testostérone. Notre environnement et nos habitudes de vie, comme la consommation de tabac contenant la nicotine, ont un impact sur notre corps. La nicotine est une substance nocive pour la santé générale et la fertilité. Sachant que beaucoup de jeunes hommes ont l’habitude de fumer, on peut se demander dans quelle mesure la nicotine perturbe le développement des cellules de Leydig et la production de testostérone lors de la puberté ? C’est justement le but de la publication présentée ici !
Savez-vous comment sont fabriqués les spermatozoïdes ? Chez l’homme, de grandes usines à spermatozoïdes appelées testicules se mettent en route lors de la puberté (autour de 12 ans) grâce à un signal envoyé par le cerveau. Les testicules commencent à grossir, jusqu’à doubler voire tripler le volume qu’ils avaient lors de l’enfance. Cela permet à l’usine de fonctionner à plein régime pendant toute la vie de l’homme adulte.
Le testicule mature est composé de différentes cellules similaires à des zones de production dans une usine. Certaines cellules, dites de structure/soutien, sont les agents de production et d’autres cellules sont la matière première du produit et deviendront les futurs spermatozoïdes. La transformation de la matière première en spermatozoïde est appelée spermatogenèse. Elle a lieu dans une zone spécialisée de l’usine : les tubes séminifères, agencés comme des spaghettis entortillés dans le testicule (Figure 1). Un spermatozoïde est comme une boîte qui contient le patrimoine génétique du père, nécessaire à un futur embryon. Pour faciliter son transport, la boîte est la plus petite et résistante possible. La taille du spermatozoïde est réduite au maximum (0,06 mm de long, soit l’épaisseur d’un cheveu) et l’ADN qui contient les gènes est compacté à l’intérieur. En effet, ces spermatozoïdes vont subir un parcours du combattant pour franchir la ligne d’arrivée dans l’utérus, ils doivent donc être les plus forts possibles !
La nicotine : élément perturbateur
Lorsque l’usine à spermatozoïde se met en route à la puberté, les cellules de structure/soutien doivent elles aussi évoluer. Elles sont cependant sensibles à leur environnement et à de possibles éléments perturbateurs. La consommation d’alcool et de cannabis, tout comme la consommation de tabac, sont nocifs pour la santé générale. Avec 1,3 milliards de fumeurs dans le monde dont 38 millions d’adolescents (entre 13 et 15 ans) [1], les jeunes sont particulièrement exposés à la nicotine, un composant extrait du tabac. Celle-ci est connue principalement pour la forte dépendance qu’elle induit, raison pour laquelle il est si difficile d’arrêter de fumer. Les scientifiques ont également démontré que la nicotine réduit la fertilité des hommes et des femmes en attaquant la production des hormones [2, 3]. Lors de la puberté, la nicotine peut aussi directement impacter la maturation des cellules productrices d’hormones chez les jeunes fumeurs. Dans leur publication, Guo et ses collègues ont décortiqué ce processus chez le rat pour comprendre précisément comment la nicotine trouble la fabrication d’une de ces hormones : la testostérone.
Pourquoi le rat ? C’est une espèce de petite taille et facile à manipuler qui présente l’avantage, par rapport à la souris, d’être plus proche du fonctionnement de l’organisme humain. Ce rongeur est facile à élever et produit rapidement une descendance grâce à une gestation (la grossesse chez l’animal) courte de 3 semaines et à une maturité sexuelle acquise dès 40 jours. Cela en fait donc un bon modèle pour étudier l’effet de molécules sur la puberté.
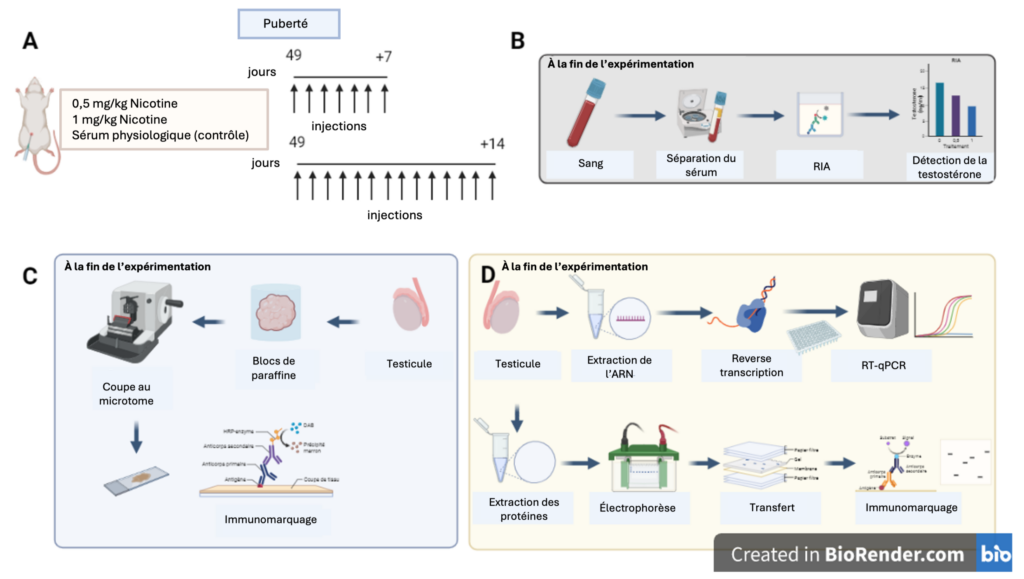
Des rats âgés de 49 jours, c’est-à-dire en fin de puberté, ont reçu des injections quotidiennes de nicotine au niveau de l’abdomen, à différentes doses (0,5 ou 1 mg/kg), pendant 7 ou 14 jours. Le dosage de 0,5 mg/kg correspond à une consommation journalière humaine de moins de 15 cigarettes alors qu’une dose de 1 mg/kg correspond à plus de 30 cigarettes par jour [4]. Un groupe contrôle de rats a reçu des injections avec du sérum physiologique pour appliquer le même stress de l’injection à tous les animaux et s’assurer de ne mesurer que l’effet de la nicotine lors de la comparaison. Le sang des rats des deux groupes a été collecté pour en recueillir le sérum (partie du sang sans les globules rouges) et y doser la quantité de testostérone. Les testicules ont également été prélevés pour être analysés.
Comment la nicotine bouleverse la fertilité ?
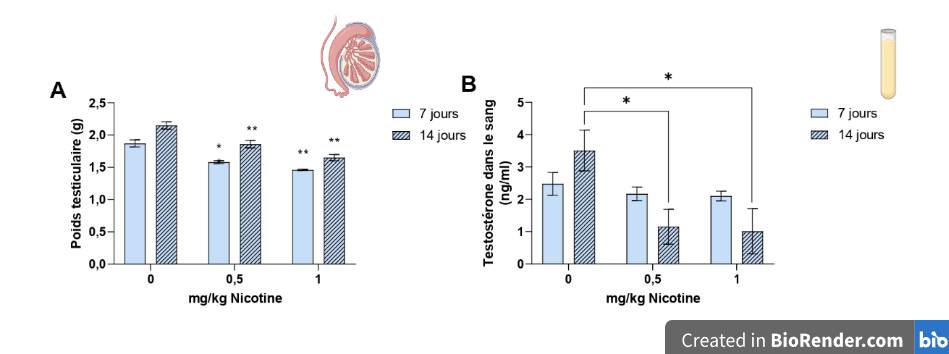
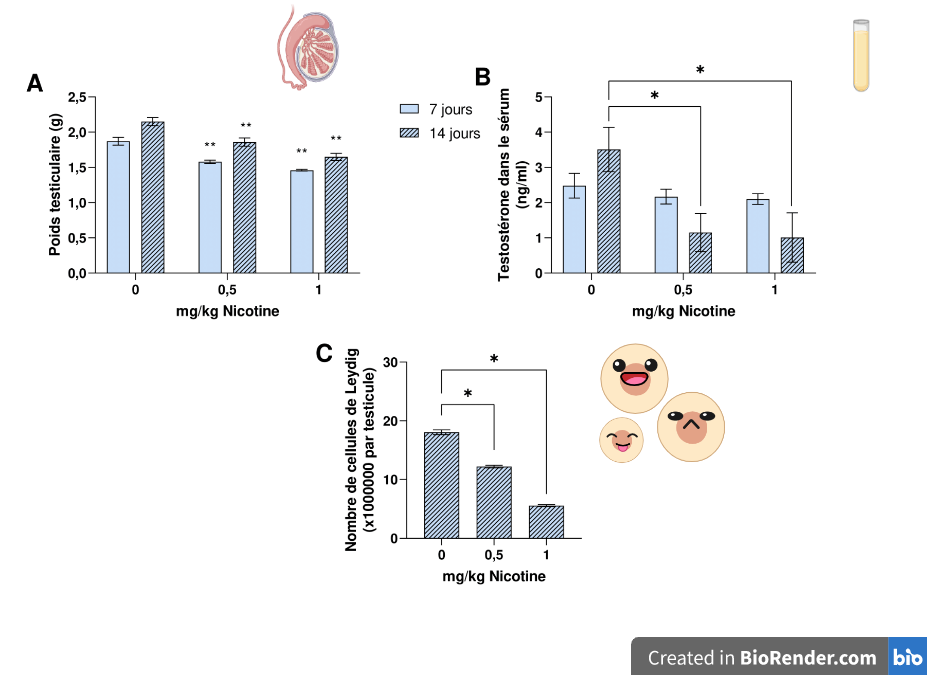
Le premier paramètre analysé après l’exposition à la nicotine est le poids des testicules, qui reflète la production de spermatozoïdes. Après 7 ou 14 jours d’exposition à la nicotine, le poids des testicules diminue par rapport au groupe contrôle (Figure 2A). L’équipe de recherche a également observé une diminution du taux de testostérone dans le sérum après 14 jours d’exposition à la nicotine (Figure 2B).
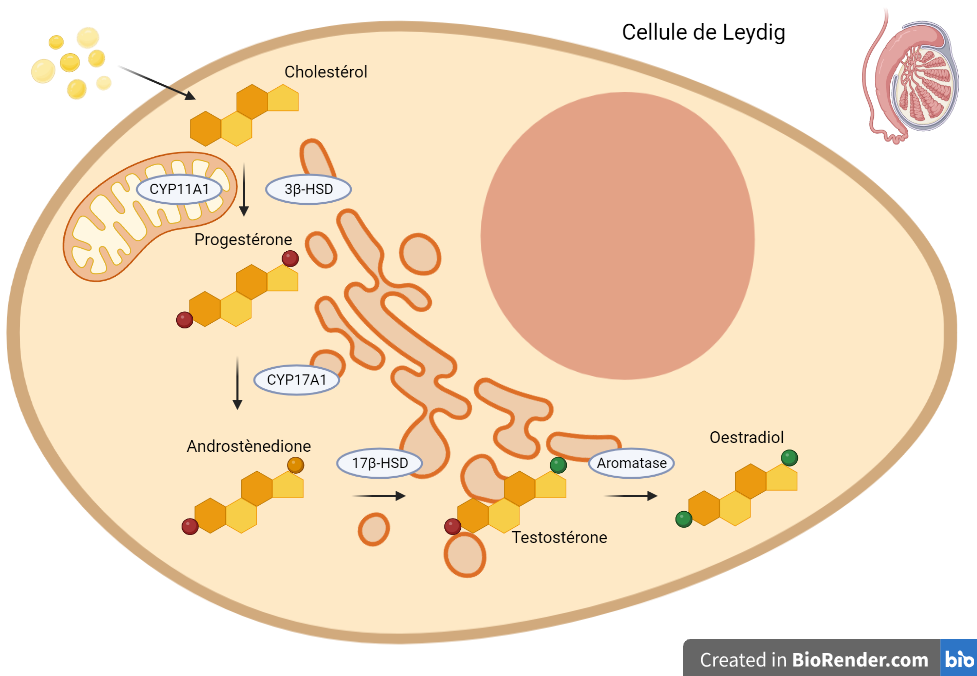
Entre les tubes séminifères du testicule se trouve un tissu de remplissage qui contient des cellules dites de Leydig, qui sont des agents de production de l’usine. Elles sont responsables de la fabrication des hormones sexuelles comme la testostérone, via un mécanisme appelé la stéroïdogenèse (Figure 3). Cette chaîne de production est une succession de réactions chimiques réalisées par des techniciens spécialisés, les enzymes, qui permettent la fabrication des hormones sexuelles à partir d’une « matière première » connue de tous : le cholestérol. Différents techniciens ont chacun leur rôle au cours des réactions chimiques qui transforment le cholestérol en testostérone. Cette dernière promeut alors la production de spermatozoïdes mais elle provoque aussi l’apparition des caractères sexuels secondaires masculins [1] : particularités physiques (en dehors des organes sexuels) qui différencient les hommes des femmes. Par exemple, la pilosité du visage est liée à la présence de la testostérone chez les hommes, tout comme la voix qui mue et devient plus grave.

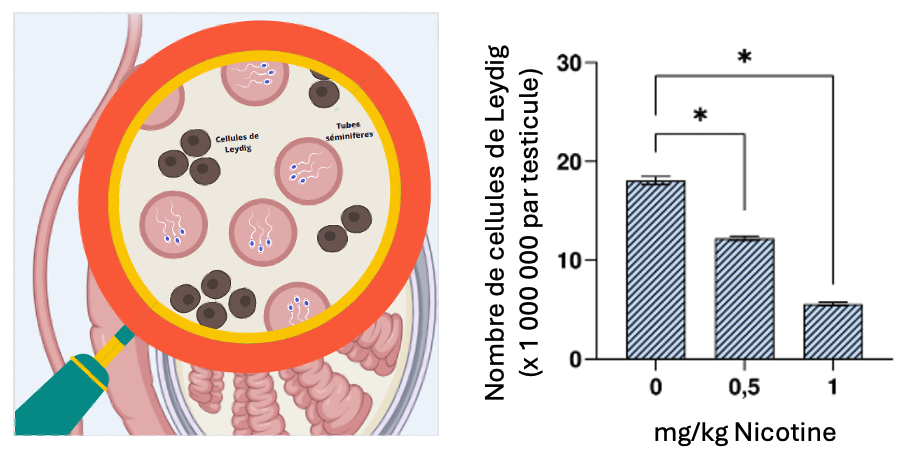
Les cellules de Leydig étant à l’origine de la production de testostérone, Guo et ses collègues les ont comptées via une technique appelée immunomarquage. Imaginez que vous cherchiez à repérer une personne spécifique dans une foule dense. La technique d’immunomarquage permet de colorer spécifiquement la personne recherchée, mais à l’échelle microscopique ! En effet, pour différencier un type de cellules des autres dans le testicule, il faut marquer un composant qui leur est propre. Chez les cellules de Leydig, on peut se servir des techniciens mentionnés plus tôt (les enzymes de la stéroïdogenèse), dont fait partie l’enzyme 3β-HSD utilisée par les scientifiques.
Voici comment les scientifiques utilisent des substances appelées anticorps qui sont capables de reconnaître et se lier à des protéines spécifiques dans les cellules. Ces anticorps sont comme des détectives spécialisés qui traquent leur cible parmi des milliers d’autres protéines.
L’anticorps est associé à une couleur qui permet finalement de visualiser et quantifier les protéines recherchées. En observant l’échantillon au microscope, les scientifiques peuvent alors repérer les endroits où la protéine recherchée est présente dans les cellules. C’est comme si on illuminait la personne que l’on cherche au milieu de la foule, en la rendant facilement identifiable.
Les cellules de Leydig sont donc colorées en marron, ce qui permet de les compter et d’observer une diminution de leur nombre après 14 jours d’exposition à la nicotine (Figure 4).
Une étude similaire, de Mosbah et de ses collègues [5], avait précédemment démontré une diminution de la production de testostérone chez des rats exposés à la nicotine, ainsi qu’une diminution de la quantité et qualité du sperme (qui contient les spermatozoïdes). Les auteurs de la publication présentée ici retrouvent ces effets et vont plus loin en démontrant leur cause : une réduction du nombre de cellules de Leydig qui produisent la testostérone.
L’étude qui nous intéresse présente toutefois certaines limites. En effet, même s’ils ont choisi des doses de nicotine réalistes (équivalentes à une consommation journalière moyenne de 20 cigarettes), les scientifiques se sont restreints à seulement 2 doses de nicotine (0,5 et 1 mg/kg). Utiliser une fourchette de doses plus variée aurait permis de dresser un portrait plus complet des effets de la nicotine, pour mieux refléter la consommation chez l’espèce humaine allant de l’occasionnel à l’habituel. Par ailleurs, les rats ont reçu une injection au niveau de l’abdomen alors que la nicotine entre dans le corps par inhalation chez les fumeurs. Il pourrait être envisagé d’utiliser d’autres voies d’administration pour étudier les effets de la nicotine dans un contexte plus fidèle à la situation humaine.
Pour résumer, la nicotine diminue la production de spermatozoïdes et donc la fertilité en réduisant le nombre de cellules de Leydig, les agents de production de testostérone. L’usine se mettant en route à la puberté, une telle perturbation peut avoir de graves conséquences à long terme et potentiellement rendre infertiles les jeunes fumeurs. En conclusion, il est crucial de prendre conscience que la consommation de tabac peut avoir un impact profond sur notre fertilité. En comprenant ces effets néfastes, nous sommes mieux armés pour prendre des décisions éclairées sur nos habitudes de vie, pour notre santé reproductive.
[1] Tabac, Organisation Mondiale de la Santé, 2023. [Site internet]
[2] Wolf R. & Shulmam A., Erectile dysfunction and fertility related to cigarette smoking. J. Eur. Acad. Dermatol, 1996. DOI : 10.1016/0926-9959(95)00162-X. [Publication scientifique]
[3] Yamamoto Y., et al., Effects of smoking on testicular function and fertilizing potential in rats. Urological Res., 1998. DOI : 10.1007/s002400050022. [Publication scientifique]
[4] Chellian R, et al., Rodent models for nicotine withdrawal. J Psychopharmacol., 2021. DOI : 10.1177/02698811211005629. [Publication scientifique]
[5] Mosbah R., et al., Nicotine-induced reproductive toxicity, oxidative damage, histological changes and haematotoxicity in male rats: the protective effects of green tea extract. Experimental. Toxicol. Pathol., 2015. DOI : 10.1016/j.etp.2015.01.001. [Publication scientifique]
Écriture : Laura Moutard
Relecture scientifique : Christine Duthoit et Romain Bulteau
Relecture de forme : Pauline Colinet et Eléonore Pérès
Temps de lecture : environ 14 minutes.
Thématiques : Biologie cellulaire (Biologie)
Publication originale : Guo X., et al., Nicotine affects rat Leydig cell function in vivo and vitro via down-regulating some key steroidogenic enzyme expressions. Food and Chemical Toxicology, 2017. DOI : 10.1016/j.fct.2017.09.055

Le testicule est une usine de production de spermatozoïdes où l’on trouve aussi les cellules de Leydig produisant la testostérone. Notre environnement et nos habitudes de vie, comme la consommation de tabac contenant la nicotine, ont un impact sur notre corps. La nicotine est une substance nocive pour la santé générale et la fertilité. Sachant que beaucoup de jeunes hommes ont l’habitude de fumer, on peut se demander dans quelle mesure la nicotine perturbe le développement des cellules de Leydig et la production de testostérone lors de la puberté ? C’est justement le but de la publication présentée ici !
Le testicule, l’usine à spermatozoïdes
Dans le testicule, deux types de cellules différentes cohabitent : les cellules somatiques et les cellules germinales. Les cellules somatiques servent de soutien et aident les cellules souches germinales à se différencier en spermatozoïdes dans un processus appelé spermatogenèse. Cette différenciation a lieu dans les tubes séminifères, organisés d’une façon particulière : les différentes couches de cellules germinales s’organisent de façon centripète : cela veut dire que les cellules souches sont à la base du tube et qu’elles se différencient en avançant vers la lumière du tube (Figure 1). Les spermatozoïdes sont donc au centre du tube, au niveau de la lumière. L’autre type cellulaire composant les tubes, les cellules somatiques appelées cellules de Sertoli, soutient le tube en s’appuyant sur la membrane basale. En plus de leur rôle de charpente, ces cellules jouent un rôle nourricier pour les cellules germinales en différenciation, leur fournissant les nutriments nécessaires.
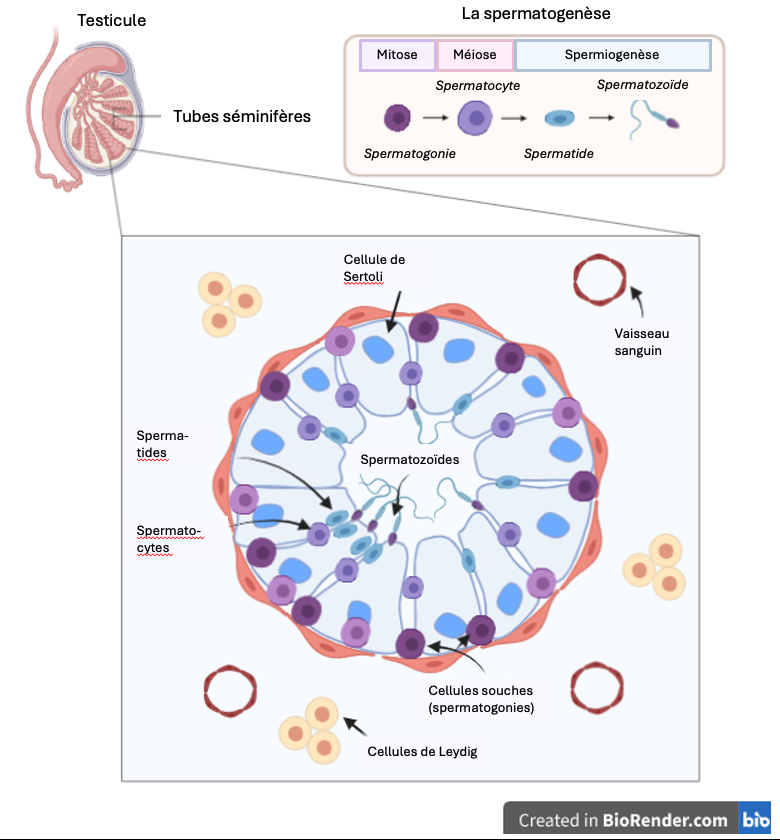
La spermatogenèse est continue, le stock de cellules souches se renouvelle grâce à la mitose. Lors de cette division cellulaire, deux cellules filles sont produites. L’une reste à l’état de cellule souche (cellule souche spermatogoniale) tandis que l’autre part en différenciation pour devenir un futur spermatozoïde (spermatogonie). Les spermatogonies subissent ensuite la méiose, processus composé de deux divisions successives réduisant de moitié le nombre de chromosomes de chaque cellule (appelée spermatocyte à ce stade). Ce processus est indispensable puisque lors de la fécondation, c’est l’ovocyte qui apporte l’autre moitié du matériel génétique. À la fin de la méiose, le spermatocyte devient une spermatide (Figure 1). L’étape finale est la spermiogenèse, où cette spermatide devient un spermatozoïde. Sa taille est réduite au maximum (autour de 60 µm ou 0,06 mm de long soit environ le diamètre d’un cheveu) et son ADN est compacté, le rendant plus performant et résistant. Il développe une queue appelée le flagelle lui permettant de bouger et un acrosome, structure qui contient des enzymes digestives permettant de creuser les couches qui entourent l’ovocyte et ainsi de le féconder.
La stéroïdogenèse, la chaîne de production de la testostérone
Dans le testicule, entre les tubes séminifères, on trouve un tissu de « remplissage » appelé tissu interstitiel. Ce dernier contient les cellules de Leydig produisant les hormones stéroïdes comme la testostérone et l’œstradiol via un processus appelé la stéroïdogenèse (Figure 2), qui consiste en un enchaînement de réactions chimiques catalysées par des enzymes. Les hormones stéroïdes sont produites à partir d’une molécule bien connue, le cholestérol. Il est ensuite transformé en progestérone par deux enzymes appelées CYP11A1 et 3β-HSD, puis en androstènedione par CYP17A1 et enfin en testostérone par 17β-HSD. La testostérone fait partie des androgènes et intervient dans le développement des caractéristiques physiques masculines ainsi que dans la spermatogenèse.
La puberté, la mise en route de l’usine
La puberté est la période de la croissance où la maturation sexuelle a lieu : les testicules deviennent actifs et les caractères sexuels secondaires comme la pilosité, les changements morphologiques, la modification de la voix, se manifestent. La spermatogenèse débute à la puberté grâce à l’activation du système hormonal se trouvant dans le cerveau (au niveau de l’hypophyse). On y retrouve deux hormones : la FSH (hormone folliculo-stimulante) et la LH (hormone lutéinisante). Elles agissent en collaboration : la FSH stimule la production des spermatozoïdes en agissant sur les cellules de Sertoli chez qui elle stimule l’expression des récepteurs aux androgènes, rendant la cellule de Sertoli plus sensible à la testostérone ; la LH favorise quant à elle la production des stéroïdes en agissant sur les cellules de Leydig qui en expriment le récepteur (LHCGR). À la puberté, il y a donc la première production de spermatozoïdes.
La nicotine, l’élément perturbateur
La consommation de tabac est une habitude de vie nocive pour la santé générale, mais également pour la fertilité. Avec 1,3 milliards de fumeurs dans le monde et plus de 8 millions de morts chaque année [1], les jeunes sont particulièrement concernés par ce problème de santé publique. La nicotine est un des composés extrait du tabac présent dans les cigarettes. Cette molécule est connue principalement pour son effet de forte dépendance, qui est la principale raison pour laquelle il est si difficile d’arrêter de fumer. Les scientifiques ont déjà démontré que la nicotine réduit la fertilité des hommes et des femmes en attaquant la production des hormones [2, 3]. Lors de la puberté, la nicotine peut impacter la maturation des cellules de Leydig chez les jeunes fumeurs. Dans leur publication, Guo et ses collègues ont cherché à décortiquer ce processus pour comprendre précisément comment la nicotine peut troubler le développement des cellules de Leydig et la fabrication de testostérone chez le rat. Le rat est une espèce de petite taille qui présente l’avantage, par rapport à la souris, d’être plus proche physiologiquement de l’homme. En effet, la spermatogenèse du rat dure 53 jours, ce qui se rapproche des 74 jours de spermatogenèse chez l’homme. Chez le rat, la puberté a lieu autour de 40-50 jours après la naissance.
Des rats mâles âgés de 49 jours, c’est à dire en fin de puberté, ont reçu des injections intra-péritonéales (au niveau de l’abdomen) de nicotine à différentes doses (0,5 ou 1 mg/kg) quotidiennement pendant 7 ou 14 jours (Figure 3). Les auteurs expliquent que ce dosage correspond à la consommation journalière humaine de 20 cigarettes par jour [4], sans qu’il soit écrit si cela coïncide avec 0,5 ou 1 mg/kg. D’après Chellian et ses collègues, un dosage de 0,5 mg/kg/jour correspondrait à une consommation journalière humaine de moins de 15 cigarettes alors qu’une dose de 1 mg/kg/jour correspondrait à plus de 30 cigarettes par jour [5]. Pour évaluer l’effet de la nicotine, un groupe contrôle négatif de rats a reçu des injections avec du sérum physiologique pour appliquer le même stress de l’expérimentation à tous les animaux et s’assurer de ne mesurer que l’effet de la nicotine. À la fin de l’expérience, le sang est collecté pour recueillir le sérum et les testicules sont récupérés.
Le taux de testostérone dans le sérum est analysé par radioimmunoessai. Cette technique utilise la liaison antigène–anticorps afin de permettre la détection de molécules (antigène) spécifiques, comme les hormones. Une quantité connue d’antigène est marquée par un élément radioactif, ici la testostérone, et mélangée à une quantité d’anticorps dirigés contre cet antigène connu. En parallèle, une gamme de concentrations connues de cet antigène (non radioactif) est réalisée. L’échantillon que l’on veut analyser contenant cet antigène est ajouté au mélange contenant l’antigène radioactif. Cette technique est basée sur un phénomène de compétition entre l’antigène radioactif et l’antigène non radioactif que l’on veut doser, les antigènes non-radioactifs remplacent alors les radioactifs. Une fois les antigènes non fixés éliminés par lavage, le ratio entre la radioactivité présente dans l’échantillon et celle de la gamme est mesurée. Plus il y a d’antigène dans l’échantillon, moins les antigènes radioactifs peuvent lier l’anticorps. C’est ainsi qu’est déterminée la quantité d’antigènes présente dans l’échantillon (quantité de testostérone dans le sang ici).
D’autre part, l’un des testicules est congelé pour l’analyse des gènes et protéines et l’autre est dédié à une analyse histologique, qui permet d’observer au microscope le tissu testiculaire et les différents types de cellules qui le composent.
La nicotine réduit la production d’hormones stéroïdes et réduit le nombre de cellules de Leydig
Le premier paramètre analysé après l’exposition à la nicotine est le poids des testicules, qui reflète la production de spermatozoïdes. Celui-ci est diminué après 7 ou 14 jours d’exposition par rapport au groupe contrôle (Figure 4A). En effet, après 7 jours, on observe une diminution de la masse testiculaire d’environ 1,9 g à environ 1,5 g avec 0,5 ou 1 mg/kg de nicotine, et après 14 jours d’exposition, une diminution de plus de 2 g à environ 1,7 g avec la nicotine. L’équipe de recherche a également observé une diminution du taux de testostérone dans le sang après 14 jours d’exposition à la nicotine, passant d’environ 3,5 à 1,1 ng/ml de sérum (Figure 4B). Les cellules de Leydig étant à l’origine de la synthèse de testostérone, les chercheurs ont donc vérifié leur nombre à travers un immunomarquage de l’enzyme 3β-HSD qu’elles contiennent. En effet pour repérer ce type de cellule en particulier dans le testicule, il faut regarder un composant qui est exprimé uniquement par ces cellules. Les marqueurs spécifiques des cellules de Leydig sont les enzymes de la stéroïdogenèse comme la 3β-HSD qui n’est donc pas exprimée dans les autres cellules testiculaires. L’immunomarquage est une technique utilisant la liaison antigène–anticorps afin de permettre la détection de protéines (antigène) spécifiques. Pour cela, un anticorps convertit un produit coloré visible en lumière naturelle en microscopie optique. L’anticorps est conjugué à une enzyme comme la peroxydase qui permet une réaction de production de couleur. Les cellules de Leydig sont donc colorées en marron, ce qui permet de les dénombrer. Les résultats indiquent une diminution du nombre de cellules de Leydig après 14 jours d’exposition à la nicotine (Figure 4C).
Comment la nicotine perturbe-t-elle la chaîne de production ?
Pour comprendre pourquoi il y a diminution de la production de testostérone, il faut regarder ce qu’il se passe au niveau de la chaîne de production. Pour qu’un agent de production (ici, une enzyme) soit présent sur cette chaîne, il faut que la cellule de Leydig le fabrique à partir de ses gènes. Les ARNm produits sont ensuite traduits en protéines, qui ne seront actives qu’une fois sur le site de production. Ici, l’expression des ARNm des différentes enzymes de la stéroïdogenèse est analysée par RT-qPCR. Pour comparer les différents groupes les uns aux autres, une normalisation [*] est réalisée par rapport à la quantité d’ARN total (en µg). Après 14 jours d’exposition, la nicotine provoque une diminution des taux d’ARNm de certaines enzymes de la stéroïdogenèse comme Cyp11a1, Hsd3b1 dès 0,5 mg/kg et de Cyp17a1 et Hsd17b3 à partir d’1 mg/kg (Figure 5A). Cependant, le niveau d’ARNm du récepteur à la LH (Lhcgr) n’est pas modifié après exposition à la nicotine (Figure 5A).
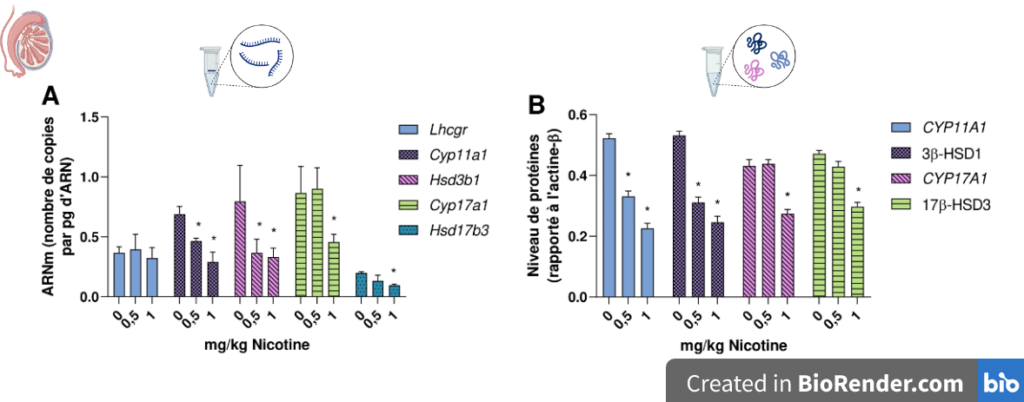
Ensuite, l’expression protéique des différentes enzymes de la stéroïdogenèse est analysée par Western Blot. Pour comparer les différents groupes les uns aux autres, une normalisation [*] est réalisée par rapport à l’actine-β (une protéine exprimée dans toutes les cellules et non affectée par le traitement). Les résultats de Western Blot indiquent que les changements des taux de protéines sont en concordance avec les niveaux d’expression des ARNm (Figure 5B). Après 14 jours, les deux doses de nicotine réduisent le taux de CYP11A1 et 3β-HSD alors que les niveaux de CYP17A1 et 17β-HSD sont diminués seulement à haute dose (1 mg/kg). La nicotine réduit donc les niveaux d’expression de certains gènes et protéines testiculaires, acteurs de la stéroïdogenèse.
Ainsi, cette étude démontre que la nicotine diminue la production de testostérone chez les rats exposés pendant 14 jours. Une étude de Mosbah et de ses collègues [6] avait précédemment démontré une diminution de la production de testostérone chez des rats ayant reçu 1 mg/kg/jour de nicotine en injection par voie intrapéritonéale pendant 2 mois, ainsi qu’une diminution de la quantité et qualité du sperme. Ici, Guo et collègues ont quant à eux cherché les raisons de cet effet, et ont montré que cette diminution est liée à une réduction du nombre de cellules de Leydig couplée à une diminution des niveaux d’expression d’enzymes clés de la stéroïdogenèse qui produisent la testostérone. Pour aller plus loin, cette équipe aurait pu analyser les taux d’œstradiol après exposition à la nicotine, les œstrogènes étant également importants pour la production de spermatozoïdes. Une étude a d’ailleurs déjà montré une augmentation des taux d’œstradiol chez les hommes fumeurs [2].
L’étude de Guo et de collègues présente toutefois certaines limites, notamment au niveau de l’expérimentation animale. En effet, bien que l’équipe ait choisi des doses réalistes (équivalent une consommation journalière de 20 cigarettes), les scientifiques se sont restreints à seulement deux doses de nicotine (0,5 et 1 mg/kg). Utiliser une gamme de doses plus variée, tout en restant sous le seuil létal de 2-5 mg/kg chez le rat, aurait permis de dresser un portrait plus complet des effets de la nicotine, la consommation chez l’espèce humaine allant de l’occasionnel à l’habituel. Un autre point limite est la méthode d’exposition à la nicotine : les rats ont reçu une injection intrapéritonéale. La biodisponibilité est la proportion d’une substance qui entre dans la circulation sanguine sans avoir changé de forme. Lorsqu’une substance est administrée par voie intraveineuse, sa biodisponibilité est de 100 %. Si une biodisponibilité similaire est observée entre l’administration orale et l’injection intrapéritonéale, on rappelle que chez l’être humain, la nicotine entre dans le corps par inhalation. Il pourrait donc être envisagé d’utiliser d’autres voies d’administration pour étudier les effets de la nicotine dans un contexte plus fidèle à la situation humaine. On note également que la mesure des niveaux d’expression des gènes et protéines des enzymes impliquées dans la stéroïdogenèse ne prend pas en compte le fait que le nombre de cellules de Leydig qui les produit a significativement diminué. La normalisation par rapport aux ARN totaux ou à l’actine-β corrige les différences potentielles du nombre de cellules dans l’échantillon, mais pas des ratios de types cellulaires.
Pour résumer, la nicotine diminue la production de spermatozoïdes (et donc la fertilité) en réduisant le nombre de cellules de Leydig contenant les chaînes de production de testostérone. En plus de cela, la nicotine réduit le nombre d’agents de production sur ces chaînes. Cette usine démarrant à la puberté, une telle perturbation peut avoir de graves conséquences à long terme, et potentiellement rendre infertiles les jeunes fumeurs.
[*] La normalisation permet de comparer des résultats entre échantillons et entre personnes réalisant l’expérience (variabilité biologique entre individu et variabilité technique entre expérimentation) et de vérifier la proportionnalité, qui peut être rapportée au poids du tissu, à un gène de ménage (= gène qui s’exprime dans toutes les cellules et dans n’importe quelle condition) ou encore à une protéine traduite d’un gène de ménage.
[1] Tabac, Organisation Mondiale de la Santé, 2023. [Site internet]
[2] Wolf R. & Shulmam A., Erectile dysfunction and fertility related to cigarette smoking. J. Eur. Acad. Dermatol, 1996. DOI : 10.1016/0926-9959(95)00162-X. [Publication scientifique]
[3] Yamamoto Y., et al., Effects of smoking on testicular function and fertilizing potential in rats. Urological Res., 1998. DOI : 10.1007/s002400050022. [Publication scientifique]
[4] Isaac PF. & Rand MJ., Cigarette smoking and plasma levels of nicotine. Nature, 1972. DOI : 10.1038/236308a0 [Publication scientifique]
[5] Chellian R, et al., Rodent models for nicotine withdrawal. J Psychopharmacol., 2021. DOI : 10.1177/02698811211005629. [Publication scientifique]
[6] Mosbah R., et al., Nicotine-induced reproductive toxicity, oxidative damage, histological changes and haematotoxicity in male rats: the protective effects of green tea extract. Experimental. Toxicol. Pathol., 2015. DOI : 10.1016/j.etp.2015.01.001. [Publication scientifique]